Việt Nam đã có trọn bộ vắc xin não mô cầu bảo vệ toàn diện khỏi 5 nhóm huyết thanh nguy hiểm nhất
Việt Nam từng ghi nhận ca tử vong do não mô cầu chỉ sau 6 giờ khởi phát triệu chứng. Với tốc độ tiến triển cực nhanh và tỷ lệ tử vong cao hàng đầu trong các bệnh truyền nhiễm, vi khuẩn não mô cầu được mệnh danh là “sát thủ 24 giờ”. Trước nguy cơ bệnh diễn biến ngày càng phức tạp, Việt Nam hiện đã có các loại vắc xin phòng 5 nhóm huyết thanh não mô cầu nguy hiểm và phổ biến nhất gồm A, B, C, Y, W.
Hệ thống Tiêm chủng VNVC hiện là đơn vị cung cấp trọn bộ vắc xin não mô cầu này, góp phần mở rộng cơ hội bảo vệ cho trẻ em và người dân ở nhiều lứa tuổi.
Vì sao vi khuẩn não mô cầu gây tử vong chỉ trong 24 giờ?
Từ đầu năm đến nay, cả nước đã ghi nhận hàng chục ca mắc bệnh do vi khuẩn não mô cầu, trong đó ít nhất 2 trường hợp tử vong. Vi khuẩn não mô cầu gây ra hai thể bệnh nguy hiểm nhất gồm viêm màng não và nhiễm khuẩn huyết. Căn bệnh này có thể khiến người khỏe mạnh tử vong chỉ trong chưa đầy 24 giờ, riêng thể nhiễm khuẩn huyết tối cấp có thể cướp đi sinh mạng trong vòng 6 - 8 giờ.
Dù không phổ biến như một số bệnh truyền nhiễm khác nhưng não mô cầu đặc biệt nguy hiểm bởi tỷ lệ tử vong cao, diễn tiến nhanh và di chứng nặng nề, gây gánh nặng lớn cho gia đình và xã hội. Trước nguy cơ này, Bộ Y tế và các chuyên gia khuyến cáo tiêm vắc xin là biện pháp phòng bệnh hiệu quả nhất hiện nay, đồng thời giúp giảm tỷ lệ người lành mang trùng và kiểm soát sự lây lan trong cộng đồng.
TS.BS Nguyễn An Nghĩa, Phó Trưởng Khoa Nhiễm - Thần kinh, Bệnh viện Nhi đồng 1 (TP.HCM), cho biết với những trường hợp bệnh lý não mô cầu xâm lấn thể tối cấp, bệnh nhân có thể diễn tiến nguy kịch và tử vong chỉ trong vòng 24 giờ kể từ khi khởi phát triệu chứng.
Sau khi xâm nhập vào máu, vi khuẩn có khả năng trốn tránh hệ miễn dịch, bất hoạt hệ thống bổ thể - hệ thống giúp cơ thể tiêu diệt mầm bệnh và tiết ra độc tố mạnh, kích hoạt phản ứng viêm toàn thân, gây tổn thương thành mạch máu, hoại tử mô và suy đa cơ quan như suy thận, suy hô hấp, viêm màng não, nhiễm khuẩn huyết. Diễn tiến bệnh thường trải qua ba giai đoạn:
- Trong 8 giờ đầu, triệu chứng thường mơ hồ, dễ nhầm với cảm cúm hoặc viêm đường hô hấp thông thường, gồm đau đầu, sốt, viêm họng, sổ mũi, buồn nôn, biếng ăn.
- Từ giờ thứ 9 đến 15, xuất hiện tử ban, lạnh tay chân, cứng cổ, sợ ánh sáng;.
- Từ giờ thứ 16 đến 24, người bệnh có thể co giật, mê sảng, mất ý thức và tử vong.
Đáng lo ngại, dấu hiệu phát ban đặc trưng đôi khi không xuất hiện, khiến bệnh nhân bỏ lỡ “giai đoạn vàng” điều trị và thường nhập viện khi đã rơi vào tình trạng sốc nhiễm trùng, ban hoại tử xuất huyết, làm tăng nguy cơ tử vong. Trong thể nhiễm trùng huyết tối cấp, thời gian từ khởi phát đến tử vong có thể chỉ 6 - 8 giờ nếu không được xử trí kịp thời. Ngay cả khi được điều trị tích cực, khoảng 10 - 19% bệnh nhân vẫn tử vong và trong số người sống sót, 20 - 50% phải chịu di chứng nặng nề suốt đời như đoạn chi, ghép da, chạy thận nhân tạo, co giật, động kinh, giảm thị lực, thính lực hoặc rối loạn thần kinh.
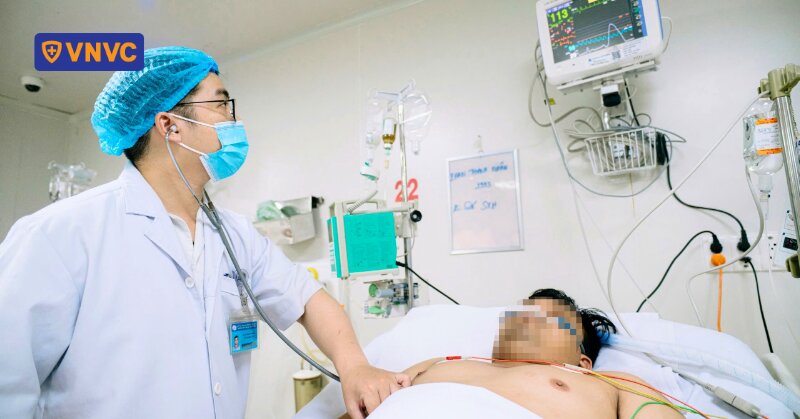
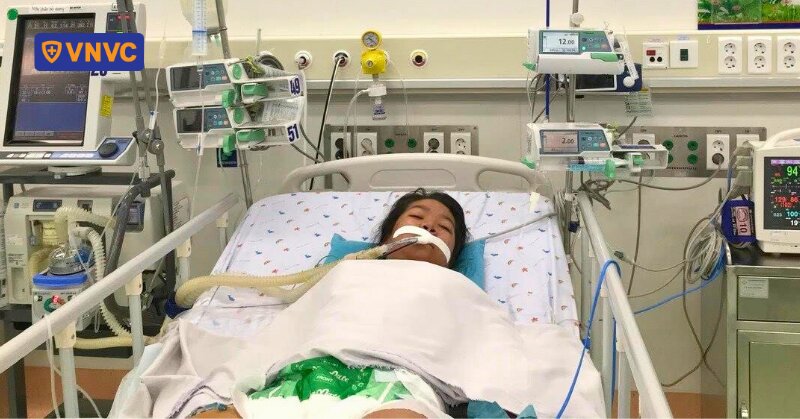
Bác sĩ Nguyễn An Nghĩa chia sẻ về một trường hợp bệnh nhi 8,5 tháng tuổi từng được điều trị tại Bệnh viện Nhi đồng 1 (TP.HCM) với chẩn đoán nhiễm khuẩn huyết và viêm màng não do não mô cầu. Trẻ khởi phát bệnh chỉ khoảng 10 giờ trước khi đến khám với triệu chứng ho và thở mệt. Lúc nhập viện, trên ngực trẻ xuất hiện vài chấm xuất huyết nhỏ.
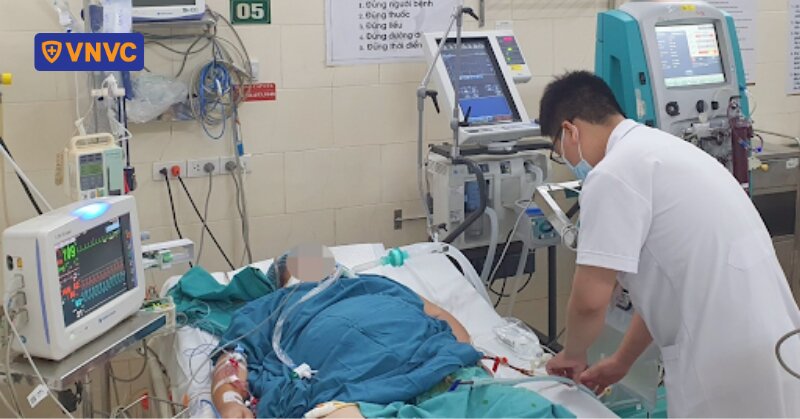
Chỉ sau 2 - 3 giờ kể từ khi nhập viện, bệnh nhi nhanh chóng diễn tiến đến suy hô hấp, sốc, các chấm xuất huyết lan rộng trên thân mình và tiến triển dần thành các mảng ban hoại tử. Trẻ được điều trị tích cực tại khoa hồi sức với kháng sinh, chống sốc, thở máy và các biện pháp hỗ trợ khác. Dù được cứu sống, bệnh nhi vẫn chịu di chứng nặng nề, phải đoạn chi ở cả hai chân và tháo khớp ở một số đốt ngón tay.
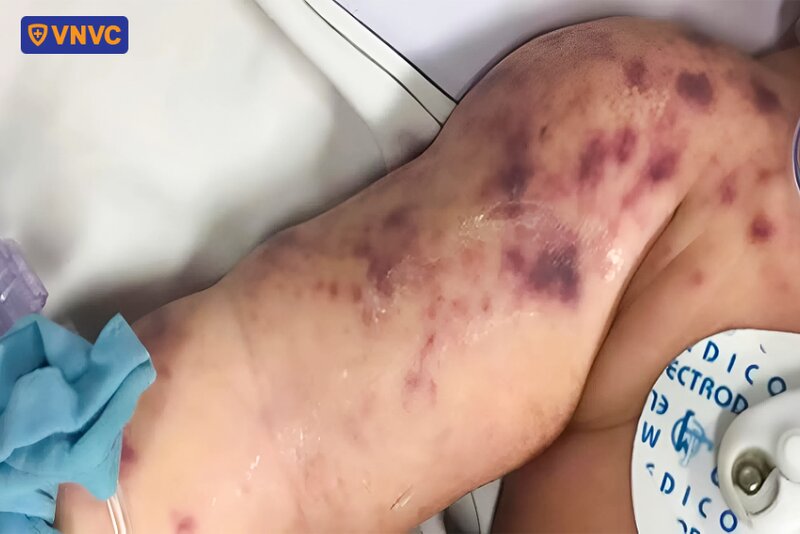
Theo bác sĩ Nghĩa, chi phí điều trị một ca não mô cầu nặng có thể lên tới hàng trăm triệu đồng, chưa kể gánh nặng chăm sóc lâu dài. Trẻ bị đoạn chi cần hỗ trợ sinh hoạt suốt đời; những trường hợp giảm thính lực, di chứng não sẽ chậm phát triển trí tuệ, ảnh hưởng nghiêm trọng đến khả năng học tập và tương lai.
Não mô cầu lây lan chủ yếu qua đường hô hấp khi hít phải giọt bắn từ người mang mầm bệnh trong lúc nói chuyện, ho hoặc hắt hơi. Nguy cơ lây nhiễm cao hơn khi tiếp xúc gần trong phạm vi gần và không gian kín. Dịch tiết chứa vi khuẩn còn có thể bám trên bề mặt đồ vật như bàn, tay nắm cửa trong 1 - 2 giờ và lây sang người khác khi chạm tay vào mắt, mũi, miệng.
Bệnh não mô cầu có thể gặp ở mọi lứa tuổi, nhưng phổ biến nhất là trẻ dưới 5 tuổi, thanh thiếu niên và những người sinh sống trong môi trường tập thể đông đúc như nhà trẻ, trường học, ký túc xá, chung cư, doanh trại. Người cao tuổi và những người có cơ địa suy giảm miễn dịch cũng thuộc nhóm nguy cơ cao, cần đặc biệt lưu ý phòng bệnh.
Trẻ nhỏ dưới 5 tuổi, đặc biệt là dưới 1 tuổi có nguy cơ mắc bệnh rất cao do hệ miễn dịch chưa hoàn thiện và lượng kháng thể mẹ truyền giảm dần, trong đó tỷ lệ mắc cao nhất ở nhóm 5 - 8 tháng tuổi. Thanh thiếu niên 15 - 24 tuổi thường xuyên tham gia các hoạt động trong môi trường đông người như ký túc xá, doanh trại, lễ hội, quán bar… Đồng thời, họ cũng có những hành vi như hút thuốc, thức khuya, uống rượu bia hoặc dùng chung đồ uống,.. làm tăng nguy cơ lây truyền não mô cầu.
Bên cạnh đó, người cao tuổi với hệ miễn dịch suy yếu, người mắc bệnh lý nền (cắt lách, các bệnh lý gây thiếu hụt bổ thể, nhiễm HIV, sử dụng thuốc ức chế bổ thể…) và những người thường xuyên di chuyển, du lịch hoặc công tác nhiều nơi cũng thuộc nhóm có nguy cơ cao mắc bệnh cần đặc biệt lưu ý.
Mối đe dọa từ “người lành mang trùng”
PGS.TS Phạm Quang Thái, Phó Trưởng khoa Kiểm soát bệnh truyền nhiễm tại Viện Vệ sinh Dịch tễ Trung ương cho biết bệnh do vi khuẩn não mô cầu được xếp vào nhóm B trong danh mục các bệnh truyền nhiễm tại Việt Nam. Đây là một bệnh lý cực kỳ nguy hiểm, có khả năng lây lan nhanh và có thể gây tử vong trong thời gian rất ngắn. Tuy nhiên, mối đe dọa lớn nhất và khó kiểm soát nhất của vi khuẩn này lại nằm ở khả năng tồn tại “thầm lặng” tại vùng mũi họng của những người khỏe mạnh, hay còn gọi là tình trạng “người lành mang trùng”. Một người có thể mang vi khuẩn trong nhiều ngày hoặc nhiều tháng mà không hề có triệu chứng, nhưng vẫn có khả năng phát tán mầm bệnh cho cộng đồng.
Nguồn lây tiềm tàng này chiếm một tỷ lệ không nhỏ trong dân số, ước tính khoảng 10 - 20% người khỏe mạnh là người lành mang trùng. Trong các đợt dịch, con số này có thể tăng vọt lên đến 50%, tạo ra một nguồn lây nhiễm khổng lồ và khó kiểm soát. Đáng chú ý, một phân tích gộp toàn cầu cho thấy thanh thiếu niên là nhóm có tỷ lệ mang vi khuẩn cao nhất, đạt đỉnh 23,7% ở lứa tuổi 19.
Vi khuẩn não mô cầu lây lan dễ dàng hơn trong các môi trường tập thể đông người, không gian sống chật hẹp, thông khí kém và điều kiện vệ sinh không đảm bảo. Vi khuẩn sẽ chờ cơ hội tấn công khi sức đề kháng của cơ thể suy giảm, đặc biệt ở những người có bệnh lý nền ảnh hưởng đến hệ miễn dịch như thiếu hụt bổ thể, người bị cắt lách, ghép tạng, nhiễm HIV hoặc đang sử dụng các thuốc ức chế miễn dịch.
Trước diễn biến cấp tính của bệnh, PGS.TS Phạm Quang Thái đặc biệt nhấn mạnh rằng bệnh do não mô cầu là một cấp cứu y khoa, đòi hỏi phải được xử trí kịp thời tại cơ sở y tế. Người dân tuyệt đối không được tự ý mua kháng sinh khi có các triệu chứng nghi ngờ. Việc làm này không chỉ làm che lấp các dấu hiệu điển hình của bệnh, gây khó khăn cho việc chẩn đoán và làm mất đi “thời gian vàng” để điều trị, mà về lâu dài còn góp phần làm gia tăng tình trạng kháng kháng sinh trong cộng đồng.
Để chủ động bảo vệ sức khỏe, tiêm chủng vắc-xin được xem là chiến lược phòng ngừa hiệu quả và bền vững nhất. Vi khuẩn não mô cầu có nhiều nhóm huyết thanh, trong đó 6 nhóm A, B, C, Y, W-135, và X là nguyên nhân chính gây ra hơn 90% số ca bệnh trên toàn thế giới.
Tại Việt Nam, các ca bệnh do nhóm B, C và W-135 đã được ghi nhận. Do đặc điểm dịch tễ của các nhóm huyết thanh này có thể thay đổi theo thời gian và khu vực địa lý, PGS.TS Thái khuyến cáo cần tiêm phòng đầy đủ các vắc-xin có khả năng bảo vệ rộng, bao phủ cả 5 nhóm huyết thanh nguy hiểm đã có mặt tại Việt Nam gồm A, C, Y, W-135 và B. Việc chỉ phòng ngừa thiếu một hoặc vài nhóm sẽ tạo ra “khoảng trống miễn dịch”, khiến cơ thể vẫn có nguy cơ mắc bệnh do các nhóm huyết thanh chưa được bảo vệ.
Việt Nam đã có đủ vắc xin phòng não mô cầu cho mọi nhóm tuổi
BS.CKI Bạch Thị Chính, Giám đốc Y khoa, Hệ thống Tiêm chủng VNVC cho biết trước tình hình bệnh não mô cầu diễn biến phức tạp, nguy cơ tử vong cao, di chứng nặng nề, VNVC nỗ lực đưa các loại vắc xin thế hệ mới, nâng cao hiệu quả và mở rộng độ tuổi để bảo vệ toàn diện cho người dân Việt Nam.
Gần đây nhất, VNVC đã đưa về vắc xin não mô cầu công nghệ tiên tiến Nimenrix (Pfizer, sản xuất tại Bỉ), cho phép tiêm sớm cho trẻ từ 6 tuần tuổi và không giới hạn tuổi trên. Đây là bước tiến quan trọng, lần đầu tiên trẻ em tại Việt Nam được bảo vệ khỏi bệnh não mô cầu ngay từ những tháng đầu đời. Với sự bổ sung này, VNVC hiện cung cấp 5 loại vắc xin phòng 5 nhóm huyết thanh A, B, C, Y, W, đáp ứng nhu cầu bảo vệ toàn diện cho mọi lứa tuổi, từ trẻ nhũ nhi, trẻ nhỏ, thanh thiếu niên đến người trưởng thành và người cao tuổi. Từ người khỏe mạnh đến người có bệnh lý nền, suy giảm miễn dịch đều có thể tiêm được.

Trước đó, VNVC cũng đã tiên phong đưa về 3 loại vắc xin phòng não mô cầu gồm nhóm ACYW MenQuadfi (Sanofi, sản xuất tại Mỹ) tiêm trẻ từ 2 tháng tuổi (sớm nhất từ 6 tuần tuổi) trở lên và người lớn; B Bexsero (GSK, sản xuất tại Italia) tiêm từ 2 tháng tuổi đến người lớn 50 tuổi; vắc xin phòng não mô cầu nhóm ACYW Menactra (Sanofi, sản xuất tại Mỹ). Đồng thời, VNVC cũng đang triển khai loại vắc xin VA-Mengoc-BC (Cuba) phòng não mô cầu nhóm BC, tiêm từ 6 tháng đến 45 tuổi.
Với việc liên tiếp đưa các loại vắc xin thế hệ mới phòng não mô cầu về Việt Nam, VNVC kịp thời cung cấp 5 loại vắc xin phòng 5 nhóm huyết thanh não mô cầu A, B, C, Y, W-135, bảo vệ sớm và toàn diện cho trẻ từ 6 tuần tuổi và người lớn.


Các vắc xin này đã được chứng minh phòng bệnh an toàn, hiệu quả trong việc tạo miễn dịch bền vững, giảm tỷ lệ mắc bệnh, tử vong cũng như hạn chế tình trạng người lành mang trùng, yếu tố then chốt giúp kiểm soát dịch trong cộng đồng.
Bác sĩ Chính nhấn mạnh, không có miễn dịch chéo giữa các nhóm huyết thanh não mô cầu, do đó người dân nên tiêm phối hợp vắc xin nhóm B và nhóm A, C, Y, W để được bảo vệ toàn diện. Việc lựa chọn loại vắc xin và lịch tiêm cần căn cứ vào lịch sử tiêm chủng, tình hình dịch tễ, độ tuổi và nhu cầu của từng người. Bên cạnh tiêm chủng, bác sĩ khuyến cáo duy trì vệ sinh cá nhân và môi trường, thường xuyên rửa tay, đeo khẩu trang nơi đông người, ăn uống đủ chất, tránh khói thuốc lá, ngủ đủ giấc và vận động thường xuyên để nâng cao sức đề kháng.
Từ năm 2025 đến nay, VNVC cũng đã liên tiếp đưa về Việt Nam nhiều vắc xin thế hệ mới, như vắc xin não mô cầu ACYW cho trẻ từ 12 tháng tuổi, vắc xin phế cầu 15 và vắc xin phế cầu 20, khẳng định vai trò tiên phong trong việc nhanh chóng đưa các thành tựu y học tiên tiến đến với người dân.
Bước tiến này góp phần hiện thực hóa lộ trình phát triển hệ thống y tế dự phòng hiện đại, hội nhập quốc tế, nâng cao chất lượng dịch vụ y tế ngang tầm các nước tiên tiến trên thế giới, đáp ứng nhu cầu chăm sóc sức khỏe ngày càng cao và đa dạng của người dân theo định hướng của Chính phủ.