6 cách phát hiện sớm ung thư cổ tử cung đúng chuẩn khoa học

Quản lý Y khoa
Hệ thống Tiêm chủng VNVC

16:04 03/07/2025
Phát hiện sớm ung thư cổ tử cung đóng vai trò quan trọng trong việc giảm thiểu rủi ro biến chứng, nâng cao hiệu quả điều trị và kéo dài tuổi thọ. Cùng chuyên gia tìm hiểu các cách phát hiện sớm ung thư cổ tử cung trong bài viết dưới đây
| BS Đoàn Thị Khánh Châm - Quản lý Y khoa vùng 2 - miền Bắc, Hệ thống Trung tâm tiêm chủng VNVC chia sẻ: “Theo Hiệp hội Ung thư Hoa Kỳ, ung thư cổ tử cung là một trong những nguyên nhân gây tử vong hàng đầu ở phụ nữ Mỹ. Ước tính trong năm 2023, Hoa Kỳ ghi nhận khoảng 14.000 ca ung thư cổ tử cung xâm lấn được chẩn đoán và 4.310 phụ nữ tử vong vì căn bệnh này. Đáng chú ý, phần lớn các trường hợp ung thư cổ tử cung được phát hiện ở những phụ nữ chưa từng thực hiện xét nghiệm hoặc đã lâu không được sàng lọc”. |
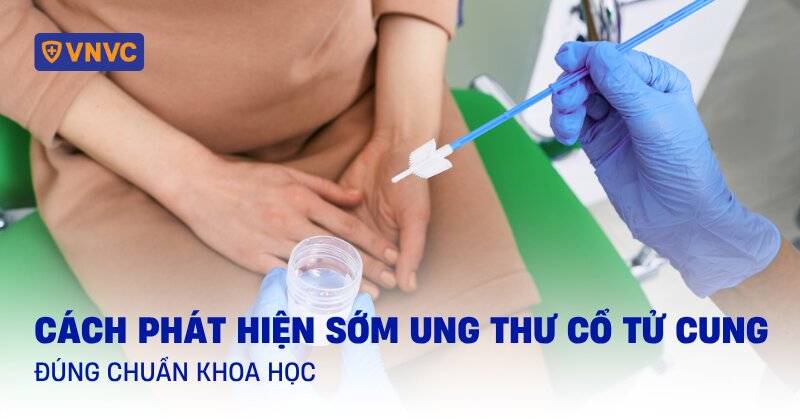
Phát hiện ung thư cổ tử cung sớm có khó không?
Bệnh ung thư cổ tử cung thường tiến triển âm thầm, hầu như không có triệu chứng rõ ràng trong giai đoạn đầu. Do đó, việc phát hiện sớm chủ yếu dựa vào các phương pháp sàng lọc khoa học. Nhờ những tiến bộ trong y học hiện đại, các phương pháp như xét nghiệm PAP, xét nghiệm HPV và khám phụ khoa định kỳ đã trở thành công cụ hiệu quả để phát hiện các bất thường ở cổ tử cung ngay từ giai đoạn tiền ung thư. (1)
Điều quan trọng là phụ nữ cần nâng cao nhận thức về tầm quan trọng của việc kiểm tra sức khỏe sinh sản và tuân thủ lịch sàng lọc theo khuyến nghị của các tổ chức y tế.
Quá trình thực hiện các xét nghiệm này tương đối đơn giản. Phụ nữ chỉ cần đến các cơ sở y tế uy tín, bác sĩ sẽ lấy mẫu tế bào từ cổ tử cung để phân tích. Đối với Pap smear, thời gian thực hiện chỉ cần vài phút và không gây đau đớn, trong khi xét nghiệm HPV DNA có thể được thực hiện kết hợp để tăng độ chính xác. Theo khuyến cáo của Tổ chức Y tế Thế giới (WHO), phụ nữ từ 21 tuổi trở lên nên thực hiện sàng lọc Pap smear ba năm một lần hoặc kết hợp xét nghiệm HPV mỗi 5 năm từ tuổi 30.

Cách phát hiện sớm ung thư cổ tử cung
Việc sàng lọc định kỳ là biện pháp hữu hiệu nhất để phát hiện sớm các tế bào bất thường hoặc tổn thương tiền ung thư ở cổ tử cung, giúp ngăn chặn sự phát triển thành ung thư xâm lấn. Hiện nay, có một số phương pháp sàng lọc chính được khuyến nghị bởi các tổ chức y tế hàng đầu thế giới.
1. Xét nghiệm PAP
Mục tiêu: Xét nghiệm PAP (Pap smear) được thiết kế để phát hiện các tế bào bất thường ở cổ tử cung, bao gồm các tổn thương tiền ung thư hoặc ung thư ở giai đoạn sớm. Bằng cách nhận diện các tế bào này trước khi chúng biến đổi thành ác tính, xét nghiệm PAP tạo cơ hội can thiệp sớm, ngăn chặn bệnh tiến triển. Đây là một công cụ sàng lọc, không phải là xét nghiệm chẩn đoán xác định ung thư. Nếu kết quả PAP bất thường, các xét nghiệm bổ sung sẽ được thực hiện để xác định nguyên nhân.
Cách thực hiện: Trong quá trình khám phụ khoa, bác sĩ sử dụng một dụng cụ nhỏ để lấy mẫu tế bào từ bề mặt cổ tử cung. Mẫu tế bào được gửi đến phòng thí nghiệm, nơi các chuyên gia phân tích dưới kính hiển vi để tìm kiếm các dấu hiệu bất thường, chẳng hạn như thay đổi hình dạng hoặc cấu trúc của tế bào.
Độ chính xác: Theo nghiên cứu, độ chính xác của xét nghiệm PAP dao động từ 53% đến 78%. Đặc biệt, xét nghiệm này đạt độ nhạy 55,4% và độ đặc hiệu 96,8% trong việc phát hiện các tổn thương tiền ung thư cấp cao (CIN II và CIN III), khẳng định vai trò quan trọng của xét nghiệm PAP trong sàng lọc sớm, giúp phát hiện kịp thời các bất thường ở cổ tử cung để can thiệp hiệu quả. (2)
Độ tuổi và tần suất:
- Phụ nữ từ 21 - 29 tuổi nên thực hiện xét nghiệm PAP mỗi 3 năm nếu kết quả bình thường.
- Phụ nữ từ 30 - 65 tuổi có thể kết hợp xét nghiệm PAP với xét nghiệm HPV hoặc thực hiện riêng lẻ mỗi 3 năm.
- Sau 65 tuổi, phụ nữ có thể ngừng xét nghiệm nếu có lịch sử kết quả âm tính liên tục trong 10 năm trước đó hoặc không có yếu tố nguy cơ cao.
2. Xét nghiệm HPV
Mục tiêu: Xét nghiệm HPV nhằm phát hiện sự hiện diện của Human Papillomavirus (HPV), đặc biệt là các chủng nguy cơ cao như HPV 16 và 18, vốn là nguyên nhân chính gây ung thư cổ tử cung. Việc phát hiện sớm nhiễm HPV nguy cơ cao giúp xác định những cá nhân có nguy cơ cao phát triển bệnh, ngay cả trước khi có những thay đổi tế bào rõ rệt, từ đó cho phép theo dõi chặt chẽ hoặc can thiệp sớm hơn.
Cách thực hiện: Quy trình lấy mẫu tương tự xét nghiệm PAP. Bác sĩ thu thập tế bào từ cổ tử cung, sau đó mẫu được phân tích để tìm DNA hoặc RNA của HPV. Xét nghiệm này có thể được thực hiện đồng thời với xét nghiệm PAP trong cùng một lần lấy mẫu.
Độ chính xác: Xét nghiệm HPV có độ nhạy cao, đạt khoảng 84 - 100% trong việc phát hiện các chủng virus nguy cơ cao. Tuy nhiên, vì nhiễm HPV thoáng qua khá phổ biến, xét nghiệm này thường được sử dụng để đánh giá nguy cơ hơn là chẩn đoán trực tiếp ung thư. (3)
Độ tuổi và tần suất:
- Phụ nữ từ 30 tuổi trở lên nên thực hiện xét nghiệm HPV mỗi 5 năm, thường kết hợp với xét nghiệm PAP.
- Không khuyến cáo xét nghiệm HPV cho phụ nữ dưới 30 tuổi, trừ khi có kết quả PAP bất thường, do tỷ lệ nhiễm HPV thoáng qua cao ở nhóm tuổi này.
3. Xét nghiệm kết hợp PAP và HPV
Mục tiêu: Xét nghiệm kết hợp PAP và HPV (co-testing) nhằm tối ưu hóa khả năng phát hiện các tổn thương tiền ung thư và phát hiện sớm ung thư cổ tử cung đoạn sớm, đặc biệt ở những phụ nữ có nguy cơ cao.
Cách thực hiện: Cả hai xét nghiệm PAP và HPV được thực hiện cùng lúc trên cùng một mẫu tế bào cổ tử cung. Kết quả được phân tích để đánh giá cả sự hiện diện của tế bào bất thường và HPV nguy cơ cao.
Độ chính xác: Phương pháp kết hợp này có độ nhạy rất cao, lên đến 95%, trong việc phát hiện các bất thường cổ tử cung. Nó cũng giúp giảm nguy cơ bỏ sót các tổn thương nghiêm trọng, đặc biệt ở phụ nữ lớn tuổi. (4)
Độ tuổi và tần suất:
- Phụ nữ từ 30 - 65 tuổi nên thực hiện xét nghiệm kết hợp mỗi 5 năm nếu kết quả bình thường.
- Phương pháp này không được khuyến cáo cho phụ nữ dưới 30 tuổi, trừ khi có yếu tố nguy cơ đặc biệt hoặc kết quả xét nghiệm PAP bất thường.
4. Khám phụ khoa định kỳ
Mục tiêu: Khám phụ khoa định kỳ giúp đánh giá tổng thể sức khỏe hệ sinh sản nữ, bao gồm khám bên ngoài (âm hộ, tầng sinh môn), khám mỏ vịt (âm đạo và cổ tử cung) và khám hai tay (tử cung, buồng trứng và các cấu trúc lân cận). Khám phụ khoa định kỳ giúp phát hiện sớm các dấu hiệu bất thường không chỉ của cổ tử cung mà còn của âm đạo, tử cung, buồng trứng và các vùng lân cận, bao gồm u xơ tử cung, u nang buồng trứng, viêm nhiễm hoặc các vấn đề khác.
Cách thực hiện: Bác sĩ thực hiện kiểm tra vùng chậu, sử dụng mỏ vịt để quan sát cổ tử cung và các cơ quan lân cận. Nếu phát hiện các dấu hiệu bất thường như loét, u hoặc thay đổi màu sắc, bác sĩ có thể chỉ định sinh thiết hoặc xét nghiệm PAP/HPV bổ sung.

Độ chính xác: Khám phụ khoa có thể không phát hiện được các tổn thương vi thể, nhưng là bước quan trọng để đánh giá tổng quát sức khỏe sinh sản. Độ chính xác tăng đáng kể khi kết hợp với các xét nghiệm như PAP hoặc HPV.
Độ tuổi và tần suất:
- Phụ nữ đã quan hệ tình dục hoặc trong độ tuổi từ 18 tuổi trở lên nên khám phụ khoa mỗi 6 tháng cho đến 1 năm/lần, ngay cả khi không có triệu chứng.
- Tần suất có thể được điều chỉnh theo khuyến nghị của bác sĩ, đặc biệt ở những người có yếu tố nguy cơ cao.
Các triệu chứng phát hiện sớm ung thư cổ tử cung
Ung thư cổ tử cung ở giai đoạn đầu thường không biểu hiện triệu chứng rõ ràng, điều này khiến nhiều phụ nữ không nhận ra vấn đề cho đến khi bệnh tiến triển nặng. Các dấu hiệu phổ biến bao gồm:
- Chảy máu âm đạo bất thường: Chảy máu giữa kỳ kinh, sau quan hệ tình dục, sau mãn kinh hoặc chu kỳ kinh nguyệt kéo dài bất thường.
- Tiết dịch âm đạo bất thường: Dịch có mùi hôi, màu sắc lạ (vàng, xanh, nâu) hoặc lẫn máu.
- Đau vùng chậu hoặc đau khi quan hệ: Cảm giác đau dai dẳng ở vùng chậu hoặc đau khi quan hệ tình dục.
- Các triệu chứng khác: Tiểu khó, sưng chân hoặc mệt mỏi không rõ nguyên nhân (thường xuất hiện ở giai đoạn muộn).
Các triệu chứng này thường chỉ xuất hiện khi ung thư đã tiến triển đến giai đoạn muộn hơn. Do đó, việc chờ đợi triệu chứng để đi khám là một sai lầm nghiêm trọng. Thay vào đó, phụ nữ nên ưu tiên thực hiện các xét nghiệm sàng lọc định kỳ như PAP, HPV hoặc khám phụ khoa để phát hiện sớm các bất thường, ngay cả khi cơ thể chưa có dấu hiệu bất thường, đây mới chính là cách phát hiện sớm ung thư cổ tử cung hiệu quả.
⇒ Bạn có thể tìm hiểu thêm: 15 dấu hiệu ung thư cổ tử cung từ nhẹ đến nặng chị em cần nắm rõ
Hãy xem bạn có thuộc các yếu tố nguy cơ cao không?
Hiểu rõ các yếu tố nguy cơ là bước quan trọng để phòng ngừa và phát hiện sớm ung thư cổ tử cung. Dưới đây là các yếu tố chính:
- Nhiễm HPV: HPV là một loại virus phổ biến, lây truyền qua đường tình dục. Đa số các trường hợp nhiễm HPV sẽ tự đào thải ra khỏi cơ thể nhờ hệ miễn dịch, nhưng một số chủng HPV nguy cơ cao (đặc biệt là HPV 16 và HPV 18) có thể tồn tại dai dẳng, gây ra những thay đổi bất thường ở tế bào cổ tử cung, dẫn đến tổn thương tiền ung thư và ung thư xâm lấn nếu không được phát hiện và điều trị kịp thời.
- Quan hệ tình dục sớm hoặc có nhiều bạn tình: Phụ nữ bắt đầu quan hệ tình dục ở độ tuổi trẻ (dưới 18 tuổi) hoặc có nhiều bạn tình có nguy cơ mắc ung thư cổ tử cung cao hơn. Lý do là ở độ tuổi trẻ, tế bào cổ tử cung chưa trưởng thành hoàn chỉnh, khiến chúng dễ bị tổn thương hơn bởi HPV. Đồng thời, việc có nhiều bạn tình làm tăng khả năng tiếp xúc với nhiều chủng HPV khác nhau, đặc biệt là các chủng nguy cơ cao.
- Hút thuốc lá: Các hóa chất độc hại trong khói thuốc lá có thể làm suy yếu hệ miễn dịch tại chỗ ở cổ tử cung, khiến cơ thể khó đào thải HPV hơn và làm tăng khả năng các tế bào bất thường phát triển thành ung thư. Thuốc lá cũng có thể làm tổn thương DNA của tế bào cổ tử cung, thúc đẩy quá trình phát triển ung thư.
- Hệ miễn dịch suy yếu: Hệ miễn dịch khỏe mạnh đóng vai trò quan trọng trong việc chống lại và đào thải HPV. Những người có hệ miễn dịch suy yếu, ví dụ như người nhiễm HIV/AIDS, người nhận ghép tạng đang sử dụng thuốc ức chế miễn dịch, hoặc người mắc các bệnh tự miễn, có nguy cơ cao hơn không chỉ nhiễm HPV kéo dài mà còn khó loại bỏ virus, dẫn đến tăng nguy cơ phát triển tổn thương tiền ung thư và ung thư cổ tử cung.
- Sinh đẻ nhiều lần: Phụ nữ sinh đẻ nhiều lần (từ 3 con trở lên) có nguy cơ cao hơn mắc ung thư cổ tử cung do những thay đổi vật lý và nội tiết tố xảy ra ở cổ tử cung trong quá trình mang thai và sinh nở, làm cho cổ tử cung dễ bị tổn thương và nhiễm HPV hơn.
- Sử dụng thuốc tránh thai đường uống kéo dài: Một số nghiên cứu cho thấy việc sử dụng thuốc tránh thai đường uống trong thời gian dài (hơn 5 năm) có thể làm tăng nhẹ nguy cơ ung thư cổ tử cung. Tuy nhiên, nguy cơ này thường thấp và lợi ích của việc tránh thai thường vượt trội so với nguy cơ tiềm ẩn này. Cơ chế có thể liên quan đến sự thay đổi nội tiết tố và khả năng ảnh hưởng đến phản ứng miễn dịch của cơ thể đối với HPV.
- Chế độ dinh dưỡng thiếu vitamin: Mặc dù không phải là yếu tố nguy cơ chính, nhưng một số nghiên cứu gợi ý rằng chế độ ăn uống thiếu hụt một số vitamin và khoáng chất nhất định (như folate, vitamin C, E và beta-carotene) có thể làm tăng nguy cơ ung thư cổ tử cung ở những người nhiễm HPV. Các chất dinh dưỡng này đóng vai trò quan trọng trong việc duy trì sức khỏe tế bào và chức năng miễn dịch.
Phụ nữ thuộc một hoặc nhiều nhóm nguy cơ trên cần trao đổi với bác sĩ để xây dựng kế hoạch sàng lọc và phòng ngừa phù hợp, chẳng hạn như tăng tần suất xét nghiệm hoặc tiêm vắc xin HPV nếu chưa nhiễm virus.
Phòng ngừa ung thư cổ tử cung bằng cách nào?
Ngoài việc tìm hiểu cách phát hiện sớm ung thư cổ tử cung, bận cần tìm hiểu về cách để ngăn ngừa sớm bệnh này. Phòng ngừa ung thư cổ tử cung đòi hỏi một cách tiếp cận toàn diện, kết hợp các biện pháp y tế và thay đổi lối sống lành mạnh. Dưới đây là các phương pháp hiệu quả:
- Tiêm vắc xin HPV: Vắc xin như Gardasil và Gardasil 9 bảo vệ chống lại các chủng HPV nguy cơ cao (HPV 16 và HPV 18). Tiêm ngừa hiệu quả nhất ở độ tuổi 9 - 14, trước khi tiếp xúc với virus, nhưng cũng được khuyến cáo cho người lớn đến 45 tuổi. Vắc xin phòng ngừa tới 90% các ca ung thư cổ tử cung liên quan đến HPV. Đây được coi là biện pháp phòng ngừa hiệu quả nhất trong việc kiểm soát ung thư cổ tử cung.
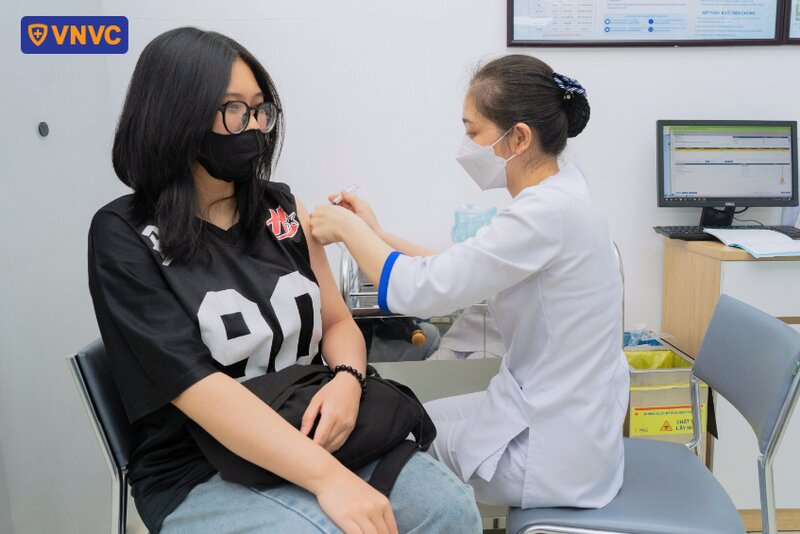
Hiện Hệ thống tiêm chủng VNVC đang cung ứng đầy đủ các loại vắc xin phòng HPV thế hệ mới tại hàng trăm trung tâm An toàn - Uy tín - Chất lượng cao trên toàn quốc, bao gồm: vắc xin Gardasil và vắc xin Gardasil 9 (Mỹ), được nhập khẩu chính hãng, bảo quản trong hệ thống kho lạnh và dây chuyền lạnh (Cold Chain) đạt chuẩn GSP tiêu chuẩn quốc tế. Hệ thống tiêm chủng VNVC cam kết thực hiện quy trình tiêm chủng an toàn toàn diện, mang đến dịch vụ Khách hàng chuyên nghiệp, tận tâm, thân thiện cùng mức giá hợp lý, luôn bình ổn và nhiều ưu đãi.
Để được tư vấn các thông tin vắc xin phòng ngừa bệnh ung thư cổ tử cung và các loại vắc xin khác cho trẻ em và người lớn hoặc đặt mua vắc xin, Quý khách vui lòng liên hệ VNVC theo thông tin sau:
- Hotline: 028 7102 6595;
- Fanpage: VNVC – Trung tâm Tiêm chủng Trẻ em và Người lớn;
- X (Twitter): https://x.com/vnvcvietnam
- Tra cứu trung tâm tiêm chủng VNVC gần nhất Tại đây;
- Để đặt mua vắc xin và tham khảo các sản phẩm vắc xin, Quý khách vui lòng truy cập: vax.vnvc.vn.
- Xem thêm những thông tin tiêm chủng hữu ích từ kênh Tik Tok Bác sĩ Tiêm chủng VNVC
Quý Khách hàng có thể tải VNVC Mobile App dễ dàng bằng 2 link sau:
- IOS (iPhone, iPad…): https://bit.ly/VNVC_APPSTORE
- Đối với các hệ điều hành Android (Oppo, Samsung, Sony…): CÀI ĐẶT TẠI ĐÂY
Ngoài ra, còn có các biện pháp khác bảo vệ sức khỏe khỏi sự tấn công của HPV như:
- Sàng lọc định kỳ: Thực hiện xét nghiệm PAP, HPV hoặc khám phụ khoa theo khuyến nghị giúp phát hiện sớm các bất thường, ngay cả khi chưa có triệu chứng.
- Quan hệ tình dục an toàn: Sử dụng bao cao su và duy trì mối quan hệ một vợ một chồng giúp giảm nguy cơ nhiễm HPV và các bệnh lây truyền qua đường tình dục khác.
- Không hút thuốc lá: Ngừng hút thuốc không chỉ giảm nguy cơ ung thư cổ tử cung mà còn cải thiện sức khỏe tổng thể, bao gồm cả hệ miễn dịch.
- Dinh dưỡng lành mạnh: Bổ sung thực phẩm giàu vitamin A (cà rốt, bí đỏ), vitamin C (cam, ớt chuông), vitamin E (hạnh nhân, hạt hướng dương) và folate (rau bina, đậu lăng) giúp tăng cường khả năng bảo vệ tế bào và hệ miễn dịch.
- Duy trì cân nặng hợp lý: Thừa cân hoặc béo phì có thể gây rối loạn nội tiết, làm tăng nguy cơ ung thư. Duy trì cân nặng khỏe mạnh thông qua chế độ ăn uống và tập thể dục là một biện pháp phòng ngừa hiệu quả.
Làm gì khi phát hiện ung thư cổ tử cung giai đoạn sớm?
Phát hiện ung thư cổ tử cung ở giai đoạn sớm mang lại cơ hội điều trị thành công cao, với tỷ lệ sống sau 5 năm lên đến 90% hoặc hơn. Các bước cần thực hiện bao gồm:
- Tham khảo ý kiến bác sĩ chuyên khoa: Bác sĩ ung bướu hoặc phụ khoa sẽ đánh giá giai đoạn bệnh thông qua các xét nghiệm bổ sung như sinh thiết, chụp CT hoặc MRI. Dựa trên kết quả, bác sĩ sẽ đề xuất phương pháp điều trị phù hợp, chẳng hạn như phẫu thuật, xạ trị hoặc hóa trị.
- Tuân thủ phác đồ điều trị: Ở giai đoạn sớm, các phương pháp điều trị thường ít xâm lấn, chẳng hạn như thủ thuật cắt bỏ tổn thương tiền ung thư (LEEP hoặc cắt lạnh) hoặc phẫu thuật bảo tồn khả năng sinh sản như cắt bỏ cổ tử cung (trachelectomy). Trong một số trường hợp, có thể cần cắt bỏ tử cung (hysterectomy) nếu bệnh tiến triển hơn.
- Theo dõi định kỳ sau điều trị: Sau khi hoàn thành điều trị, phụ nữ cần tái khám định kỳ để phát hiện sớm nguy cơ tái phát. Các xét nghiệm như PAP, HPV hoặc chụp hình y khoa có thể được chỉ định.
- Hỗ trợ tâm lý và dinh dưỡng: Chẩn đoán ung thư có thể gây căng thẳng về tinh thần. Tham gia các nhóm hỗ trợ, tư vấn tâm lý hoặc duy trì chế độ ăn uống giàu dinh dưỡng giúp cải thiện sức khỏe thể chất và tinh thần trong quá trình điều trị.
- Trao đổi với gia đình và bác sĩ về kế hoạch sinh sản: Nếu phụ nữ còn mong muốn sinh con, cần thảo luận sớm với bác sĩ để lựa chọn các phương pháp điều trị bảo tồn khả năng sinh sản.
Việc phát hiện ung thư cổ tử cung ở giai đoạn sớm mang lại cơ hội điều trị thành công rất cao, giúp người bệnh có thể trở lại cuộc sống bình thường với chất lượng cuộc sống tốt. Điều quan trọng là sự chủ động trong việc sàng lọc và tuân thủ phác đồ điều trị được chỉ định bởi các chuyên gia y tế.

Ung thư cổ tử cung là một thách thức đối với sức khỏe phụ nữ toàn cầu, nhưng nhờ vào những tiến bộ trong y học, đặc biệt là các phương pháp sàng lọc hiệu quả, việc phát hiện sớm giúp tăng tỷ lệ chữa trị thành công. Nắm vững các cách phát hiện sớm ung thư cổ tử cung cùng với việc nhận biết các yếu tố nguy cơ và thực hiện phòng ngừa, là chìa khóa để bảo vệ bản thân và những người thân yêu khỏi căn bệnh này.
- The American Cancer Society Guidelines for the Prevention and Early Detection of Cervical Cancer. (n.d.). American Cancer Society. https://www.cancer.org/cancer/types/cervical-cancer/detection-diagnosis-staging/cervical-cancer-screening-guidelines.html
- Najib, F. S., Hashemi, M., Shiravani, Z., Poordast, T., Sharifi, S., & Askary, E. (2020). Diagnostic accuracy of cervical PAP smear and colposcopy in detecting premalignant and malignant lesions of cervix. Indian Journal of Surgical Oncology, 11(3), 453–458. https://doi.org/10.1007/s13193-020-01118-2
- Saetiew, C., Limpaiboon, T., Jearanaikoon, P., Daduang, S., Pientong, C., Kerdsin, A., & Daduang, J. (2011). Rapid detection of the most common high-risk human papillomaviruses by loop-mediated isothermal amplification. Journal of Virological Methods, 178(1–2), 22–30. https://doi.org/10.1016/j.jviromet.2011.08.007
- Richardson, L. A., Tota, J., & Franco, E. L. (2011). Optimizing technology for cervical cancer screening in high-resource settings. Expert Review of Obstetrics & Gynecology, 6(3), 343–353. https://doi.org/10.1586/eog.11.13














