Uốn ván cục bộ là gì? Khác biệt thế nào đối với các thể khác?

Quản lý Y khoa
Hệ thống Tiêm chủng VNVC

15:47 02/01/2026
Uốn ván cục bộ là thể bệnh hiếm gặp, chỉ chiếm 2% tổng số ca uốn ván, nhưng tiềm ẩn nguy cơ lan rộng đến nhiều vùng khác trên cơ thể và tiến triển thành thể toàn thân nếu không được phát hiện và xử trí kịp thời.
| BS Nguyễn Như Điền, Quản lý Y khoa, Hệ thống tiêm chủng VNVC cho biết: “Trong số các trường hợp uốn ván cục bộ được báo cáo, uốn ván tứ chi chiếm khoảng 72%, uốn ván đầu chiếm 25% và uốn ván bụng chiếm 4%. Tỷ lệ chữa khỏi khoảng 82% trong số các bệnh nhân, 11% để lại di chứng và 16% trường hợp tử vong (1). Tất cả bệnh nhân trong nghiên cứu đều không thực hiện tiêm phòng miễn dịch đầy đủ, làm gia tăng nguy cơ tiến triển sang thể toàn thân thứ phát (2)”. |
Uốn ván cục bộ là gì?
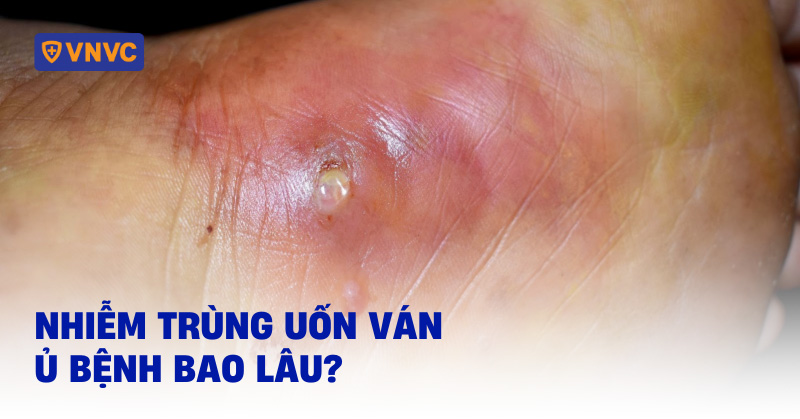
Uốn ván cục bộ là tình trạng co cứng cơ, tăng trương lực và co giật giới hạn ở vùng cơ thể nhiễm khuẩn do độc tố thần kinh từ bào tử vi khuẩn Clostridium tetani sản sinh từ bên trong vết thương hoại tử, có khả năng lan truyền khắp cơ thể qua máu và hệ bạch huyết, tiềm ẩn nguy cơ phát triển thành thể toàn thân.
Bất kỳ ai cũng có nguy cơ mắc uốn ván, nhưng đặc biệt phổ biến và nghiêm trọng ở trẻ sơ sinh và phụ nữ mang thai chưa được tiêm phòng đầy đủ vắc xin chứa độc tố uốn ván. (3)
Nguyên nhân gây ra uốn ván cục bộ
Vi khuẩn C.tetani là tác nhân chính sản sinh ra độc tố thần kinh cực mạnh Tetanospasmin gây ra bệnh uốn ván. Đây là loại trực khuẩn kỵ khí, gram dương, sinh bào tử, tồn tại ở khắp nơi trong môi trường bao gồm trong đất, phân người, động vật có vú, bụi, đường ruột.... (4). Độc tố Tetanospasmin gây ra tình trạng liệt cứng dữ dội bằng cách ngăn chặn sự giải phóng axit γ-aminobutyric - một chất dẫn truyền thần kinh ức chế hoạt động trên các tế bào thần kinh vận động (5).
Trực khuẩn uốn ván sau khi xâm nhập vào vị trí chấn thương qua vết thương hở, sẽ nhanh chóng phát triển, nhân lên, đồng thời sản xuất ngoại độc tố, dẫn đến nhiễm trùng uốn ván.

Triệu chứng đặc trưng của uốn ván cục bộ
Các triệu chứng của uốn ván cục bộ sẽ tương tự như uốn ván toàn thân như: chứng khó nuốt, khó thở, co thắt cơ đau đớn, động kinh… nhưng chỉ giới hạn ở vùng gần vị trí chấn thương. Thời gian ủ bệnh sau khi tiếp xúc dao động từ 3 đến 21 ngày, trung bình khoảng 10 ngày rồi mới bùng phát.
Điển hình là trường hợp một bé gái du mục 12 tuổi đến phòng khám ngoại trú với tình trạng đau chân phải và hạn chế vận động liên quan đến chân phải sau khi bị ngã. Cô bé đã bị thương trầy xước xung quanh vùng háng bên phải trong lúc ngã nhưng không được chăm sóc y tế. Bệnh nhân không có tiền sử sốt, co giật, mất ý thức hay gãy xương và chưa từng được tiêm chủng bất kỳ mũi vắc xin nào.
Vào ngày thứ 3 nhập viện, bé được phát hiện bị co thắt đau ở chi dưới bên phải, với các chi duỗi thẳng, tăng trương lực cơ kèm theo và không thể gập chi. Khi chạm vào chi sẽ co thắt đau đớn và được chẩn đoán là uốn ván cục bộ.
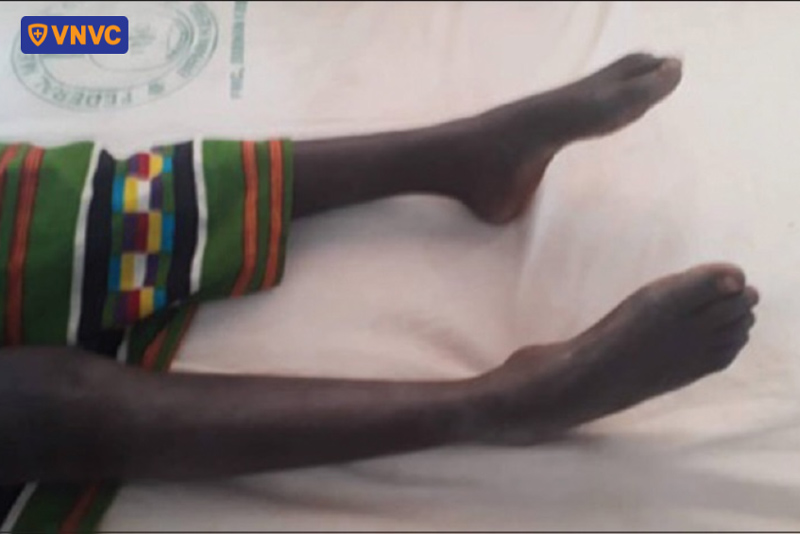
Theo chuyên gia y tế, uốn ván được thành 4 thể bệnh bao gồm: toàn thân, cục bộ, thể đầu và thể sơ sinh, với những đặc điểm riêng biệt có thể nhận diện bao gồm:
| Tiêu chí | Uốn ván toàn thân | Uốn ván cục bộ | Uốn ván thể đầu | Uốn ván sơ sinh |
| Tỷ lệ mắc bệnh | Dạng phổ biến nhất, chiếm ⅘ trường hợp | Hiếm gặp, chỉ khoảng 2% trong các trường hợp uốn ván | Chiếm khoảng 25% trong nhóm uốn ván cục bộ | Xuất hiện ở trẻ sơ sinh do nhiễm bào tử C. tetani vào cuống rốn xảy ra do sinh nở không sạch sẽ và thực hành chăm sóc rốn không an toàn |
| Vùng ảnh hưởng | Ảnh hưởng đến cơ xương trên toàn cơ thể | Chỉ khu trú tại vị trí bào tử xâm nhập hoặc vị trí lân cận vị trí nhiễm trùng. | Là một dạng của uốn ván cục bộ ảnh hưởng đến dây thần kinh sọ. Đây là hậu quả của việc nhiễm trùng thông qua chấn thương đầu hoặc nhiễm trùng tai giữa, biểu hiện | Là một dạng uốn ván toàn thân xảy ra ở trẻ sơ sinh. |
| Triệu chứng điển hình | Cứng hàm, chảy máu cam, cười co thắt, co giật, cứng lưng và cổ, cứng cơ, khó nuốt, buồn chồn
Co giật phản xạ được kích hoạt bởi các kích thích bên ngoài nhỏ như tiếng ồn, ánh sáng hoặc va chạm. |
Gây yếu chi và co thắt dữ dội, đau đớn trong những trường hợp nặng. | Biểu hiện chứng khó nuốt, cứng hàm, mí mắt co lại, nhìn lệch và cười co thắt | Trẻ thường bỏ bú, quấy khóc (nhỏ tiếng). Sau đó biểu hiện khít hàm, không bú được, cứng cơ toàn thân và co giật. |
| Tiên lượng | Nặng, dễ tử vong nếu không được điều trị kịp thời | Nhẹ hơn, nhưng có thể chuyển sang thể toàn thân | Nguy hiểm, dễ bị chẩn đoán nhầm | Rất nặng, tỷ lệ tử vong cao nếu không điều trị sớm |
Uốn ván cục bộ có nguy hiểm không?
Uốn ván là bệnh truyền nhiễm nghiêm trọng, có tỷ lệ tử vong gần 100% ở trẻ sơ sinh và người cao tuổi nếu không can thiệp điều trị kịp thời. Ngay cả sau khi điều trị ICU toàn diện, tỷ lệ tử vong vẫn cao tới 30 - 50%. Theo Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) Hoa Kỳ, căn bệnh này có thể gây ra các bất thường về hệ thần kinh, cũng như nhiều biến chứng liên quan đến co thắt nghiêm trọng và thời gian nằm viện kéo dài, tiềm ẩn nguy cơ tiến triển thành bệnh uốn ván toàn thân.
Một số biến chứng bệnh uốn ván có thể gây ra như viêm phổi, gãy xương, tăng huyết áp, co thắt thanh quản, nhiễm trùng bệnh viện, thuyên tắc phổi và nặng nhất là tử vong.
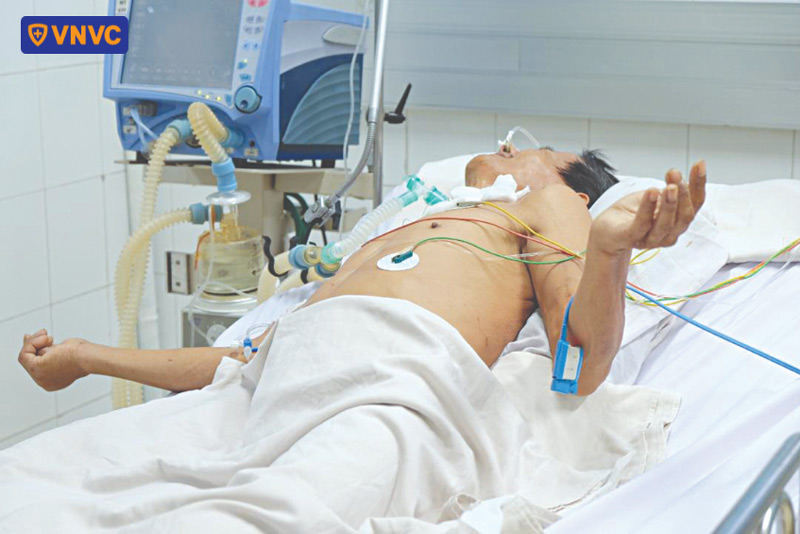
Phác đồ điều trị uốn ván cục bộ
Theo các chuyên gia y tế, uốn ván cục bộ có khả năng điều trị thành công cao nếu được điều trị tích cực để ngăn ngừa bệnh lan tỏa, bao gồm: chẩn đoán kịp thời, trung hòa độc tố lưu hành, loại bỏ nhiễm trùng C. tetani, kiểm soát co thắt, duy trì đường thở, quản lý suy hô hấp và rối loạn chức năng tự chủ hiệu quả. Theo quy định của Bộ Y tế, nguyên tắc điều trị cụ thể như sau:
1. Ngăn chặn tạo độc tố uốn ván
Bước đầu tiên để điều trị uốn ván là xử lý vết thương nhằm loại bỏ nguồn bệnh. Do đó, cần tiến hành mở rộng vết thương và cắt bỏ triệt để các tổ chức hoại tử để loại bỏ nha bào uốn ván, ngăn chặn sự phát triển của vi khuẩn.
Bên cạnh đó, sử dụng kháng sinh để tiêu diệt vi khuẩn C.tetani như: Metronidazol 500 mg được truyền tĩnh mạch mỗi 6 đến 8 giờ, hoặc có thể thay thế bằng penicillin G với liều 1 đến 2 triệu đơn vị, tiêm tĩnh mạch cách 4 đến 6 giờ. Các kháng sinh thay thế khác bao gồm erythromycin, penicillin V hoặc clindamycin có thể được chỉ định tùy theo tình trạng bệnh nhân và khả năng dung nạp thuốc. Thời gian điều trị kháng sinh thường kéo dài từ 7 đến 10 ngày.
2. Trung hòa độc tố uốn ván
Tiếp đó, cần thực hiện trung hòa độc tố uốn ván bằng globulin miễn dịch uốn ván từ người (HTIG) với liều từ 3.000 - 6.000 đơn vị, tiêm bắp để ngăn ngừa tổn thương thần kinh và biến chứng nguy hiểm.
Một lựa chọn khác là huyết thanh kháng độc tố uốn ván từ ngựa (SAT), có hàm lượng 1.500 đơn vị mỗi ống, được sử dụng với liều duy nhất từ 400 đến 500 đơn vị/kg cân nặng, tiêm bắp (người lớn thường cần khoảng 14 ống). Tuy nhiên, trước khi tiêm SAT, người bệnh bắt buộc phải thử phản ứng dị ứng bằng test với 75 đơn vị (riêng HTIG không cần thực hiện bước này).
3. Kiểm soát co giật và co cứng cơ
Trong kiểm soát các cơn co giật và co cứng cơ, nguyên tắc quan trọng là để người bệnh nơi yên tĩnh, kiểm soát ánh sáng và tiếng ồn, tránh mọi kích thích có thể gây co giật.
Việc sử dụng thuốc cần đảm bảo liều lượng thấp nhất có thể nhưng vẫn kiểm soát được cơn giật, đồng thời không gây ức chế hô hấp và tuần hoàn. Ưu tiên lựa chọn các loại thuốc ít độc, ít gây nghiện, thải trừ nhanh và dung nạp tốt qua đường tiêm hoặc truyền tĩnh mạch. Liều thuốc cần được điều chỉnh linh hoạt theo từng giờ, từng ngày, chia đều trong ngày để tạo nền ổn định, chỉ tiêm thêm khi cần thiết.
4. Điều chỉnh rối loạn thần kinh thực vật
Trong điều trị uốn ván nặng, một số thuốc được sử dụng nhằm kiểm soát co giật, rối loạn thần kinh thực vật và duy trì ổn định huyết động, cụ thể như: Magnesium với liều khởi đầu 40 mg/kg truyền trong 30 phút, sau đó duy trì truyền tĩnh mạch liên tục với liều từ 20 đến 80 mg/kg/giờ, nhằm giữ nồng độ magnesi trong máu ở mức 2 - 4 mmol/L.Để kiểm soát hoạt động giao cảm quá mức, thuốc ức chế beta như labetalol, Morphine sulfate được sử dụng. Một số thuốc khác như atropine và clonidine cũng được sử dụng để điều chỉnh nhịp tim và huyết áp
5. Điều trị hồi sức tích cực và các biện pháp hỗ trợ khác
Điều trị hồi sức tích cực trong uốn ván bao gồm hỗ trợ hô hấp và tuần hoàn, kết hợp với các biện pháp chăm sóc toàn diện, bao gồm: Cần đảm bảo thông thoáng đường thở bằng cách hút đờm dãi, tránh ăn uống qua đường miệng để phòng sặc và co thắt thanh môn; mở khí quản được chỉ định sớm ở các trường hợp nặng, có dấu hiệu chẹn ngực, co giật toàn thân khó kiểm soát hoặc ứ đọng đờm; thở oxy khi SpO₂ dưới 92%, và thở máy khi oxy máu không cải thiện, người bệnh thở yếu hoặc đang dùng liều cao thuốc an thần, gây mê, giãn cơ.
Các hỗ trợ khác gồm: duy trì cân bằng nước điện giải, dinh dưỡng cao (70 kcal/kg/ngày), phòng táo bón bằng thuốc nhuận tràng, đặt thông tiểu sớm nếu bí đái, vệ sinh cơ thể và các hốc tự nhiên, thay đổi tư thế chống loét, chăm sóc mắt thường xuyên, phòng huyết khối tĩnh mạch và bắt đầu vật lý trị liệu sớm sau khi hết co giật
Biện pháp phòng ngừa uốn ván hiệu quả
- WHO khuyến cáo, bệnh uốn ván có thể phòng ngừa hiệu quả bằng cách tiêm vắc xin chứa độc tố vi khuẩn uốn ván. Đây là biện pháp phòng ngừa quan trọng nhất, giúp cơ thể tạo miễn dịch chủ động và duy trì khả năng bảo vệ lâu dài.
- Xử lý vết thương đúng cách: Làm sạch vết thương bằng nước muối sinh lý hoặc dung dịch sát khuẩn; loại bỏ dị vật, cát, gỉ sét; không để vết thương hở lâu, cần băng kín và theo dõi dấu hiệu nhiễm trùng;
- Giữ vệ sinh môi trường sống và dụng cụ sinh hoạt: Hạn chế tiếp xúc với đất bẩn, phân động vật, đồ vật rỉ sét; đảm bảo vô trùng khi chăm sóc rốn trẻ sơ sinh hoặc thực hiện thủ thuật y tế

Nhìn chung, uốn ván cục bộ là một phân nhóm hiếm gặp, đặc trưng bởi co thắt cơ ở vùng lân cận vết thương hoại tử và thường bị chẩn đoán nhầm do các triệu chứng chồng chéo. Đây là bệnh nguy hiểm có thể phòng ngừa bằng vắc xin, việc tiêm phòng đầy đủ và xử lý vết thương đúng cách là chìa khóa bảo vệ khỏi nguy cơ diễn tiến nặng và tử vong do bệnh này.
- Kakou AR;Eholie S;Ehui E;Ble O;Bissagnene E;Aoussi E;Odehouri K;Kadio A. (2026). [Localized tetanus in Abidjan: clinical and prognostic features (1976-1997)]. PubMed. https://pubmed.ncbi.nlm.nih.gov/11845522/
- Localized Tetanus in an Adult Patient: Case Report | Journal of Orthopaedic Case Reports. (2016). Jocr.co.in. https://jocr.co.in/wp/2016/10/2250-0685-592-fulltext/
- World. (2024, July 12). Tetanus. Who.int; World Health Organization: WHO. https://www.who.int/news-room/fact-sheets/detail/tetanus
- George, E. K., Jesus, O. D., Tobin, E. H., & Renuga Vivekanandan. (2024, February 26). Tetanus (Clostridium tetani Infection). Nih.gov; StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK482484/
- Sharma, D., & Shah, M. (2018). A Rare Case of Localized Tetanus. PMC Home. https://pmc.ncbi.nlm.nih.gov/articles/PMC6161583/