Bệnh dại lây qua đường nào? 5 hiểu lầm nguy hiểm bạn cần biết

17:22 08/05/2025

Quản lý Y khoa
Hệ thống Tiêm chủng VNVC
Bệnh dại không có phương pháp điều trị đặc hiệu, gây tử vong đến 100% khi triệu chứng bùng phát. Vậy bệnh dại lây qua đường nào? Yếu tố nguy cơ nhiễm trùng virus dại cần lưu ý là gì? Cùng chuyên gia VNVC tìm hiểu chi tiết về cách thức lây truyền bệnh dại và cách phòng tránh ngay trong bài viết dưới đây!
| BS Phạm Văn Phú - Quản lý Y khoa khu vực 3 Đông Nam Bộ, Hệ thống Trung tâm tiêm chủng VNVC cho biết: “Tổ chức Y tế Thế giới (WHO) liệt kê bệnh dại là một trong những bệnh truyền nhiễm gây tử vong nhiều nhất trên toàn cầu, gây ra hàng chục nghìn ca tử vong mỗi năm, lưu hành ở hơn 150 quốc gia và chủ yếu đe dọa ở các cộng đồng có nguồn lực thấp như các quốc gia ở Châu Á và Châu Phi. Liên minh Toàn cầu Kiểm soát Bệnh dại ước tính, gánh nặng kinh tế toàn cầu do bệnh dại gây ra mỗi năm là 8,6 tỷ đô la Mỹ.” |

Tìm hiểu nhanh về bệnh dại
Bệnh dại là bệnh nhiễm trùng virus cấp tính, ảnh hưởng đến hệ thống thần kinh trung ương nghiêm trọng, tỷ lệ tử vong gần như 100% nếu bùng phát triệu chứng. Theo các chuyên gia, virus dại lây nhiễm vào hệ thần kinh và ngăn cản hệ thống này hoạt động bình thường. Đáng lưu ý, virus dại không gây ra các tổn thương có thể nhìn thấy ở não bộ người bệnh nhưng sẽ phá vỡ các tế bào thần kinh, đặc biệt là hệ thần kinh tự chủ (cơ quan điều chỉnh nhịp tim và hô hấp).
Bệnh dại bùng phát ở hai thể chính, bao gồm: Thể dại não và thể dại liệt. Trong đó thể dại não (hay còn gọi là bệnh dại điên cuồng), có thể cướp đi tính mạng của nhiều người bằng cách làm ngừng tim, hô hấp chỉ trong vài ngày, sau khi bùng phát các hiện tượng ảo giác, tăng động, mất khả năng phối hợp, sợ nước. Đối với thể dại liệt, chiếm khoảng 20% các trường hợp được ghi nhận, biểu hiện triệu chứng làm bất động cơ dần dần ở người nhiễm bệnh cho đến khi rơi vào trạng thái hôn mê và dẫn đến tử vong.
Sau thời gian ủ bệnh trung bình từ 1 - 2 tháng, người bị nhiễm bệnh sẽ phát triển các dấu hiệu điển hình của viêm não. Các triệu chứng gồm các rối loạn thần kinh khác nhau, đặc biệt là lo lắng, kích động, dao động ý thức và các rối loạn chức năng của hệ thần kinh tự chủ như chảy nước bọt quá nhiều, nhịp tim và huyết áp bất thường và huyết áp, đôi khi xuất hiện chứng sợ nước (co thắt không tự chủ của các cơ ở cổ và cơ hoành khi nhìn thấy nước).
Sau khi các triệu chứng xuất hiện, người bệnh sẽ lâm vào trạng thái hôn mê và tử vong trong vòng vài giờ hoặc vài ngày. Ngoại trừ một số ít trường hợp được báo cáo ở trẻ em, bệnh luôn dẫn đến tử vong sau khi xuất hiện các dấu hiệu lâm sàng.
Trước sự nguy hiểm của bệnh dại, nhiều người thắc mắc bệnh dại lây qua đường nào? để nhằm chủ động thực hiện các phương án hạn chế nguy cơ lây nhiễm căn bệnh “tử” này.
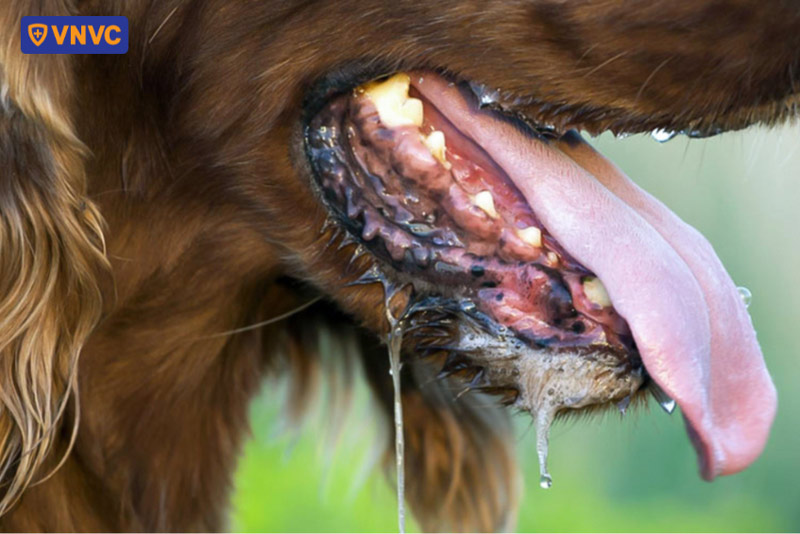
Nguồn lây truyền bệnh dại
Bất kỳ động vật có vú nào (động vật cho con bú) đều trở thành ổ chứa virus dại và lây truyền bệnh. Trong đó, các loài động vật có khả năng lây truyền virus dại sang người phổ biến bao gồm thú cưng và động vật trang trại (chó, mèo, bò, chồn, dê, ngựa) và các động vật hoang dã (dơi, hải ly, chó sói đồng cỏ, cáo, khỉ, gấu trúc, chồn hôi, chuột đất…)
1. Chó - nguồn lây truyền chủ yếu
Theo WHO, chó là nguồn lây chủ yếu của bệnh dại, có liên quan đến 99% các trường hợp mắc bệnh dại ở người (1). Tính từ bị nhiễm bệnh, chó thường chết trong vòng 7 ngày sau khi xuất hiện các dấu hiệu lâm sàng, nên việc quan sát thời gian rất quan trọng.
Đáng lưu ý, chúng có thể thải virus trong nước bọt trong tối đa 5 - 6 ngày trước khi biểu hiện bất kỳ dấu hiệu nào của bệnh. Do đó, các cơ quan y tế khuyến cáo cách ly động vật cắn người trong vòng 10 ngày để xem xét biểu hiện và đánh giá tình trạng để đưa ra phác đồ tiêm chủng và can thiệp phù hợp.
2. Mèo, dơi và các động vật hoang dã khác
Sau chó, mèo có xu hướng là loài động vật nuôi trong nhà thường bị dại. Tại Việt Nam ghi nhận 80% trường hợp mắc bệnh dại là do chó cắn, 18% do mèo cào, còn lại ở các động vật khác trong năm 2023. Bệnh dại ở mèo cực kỳ hiếm gặp ở Hoa Kỳ.
Theo Trung tâm Kiểm soát và Phòng ngừa dịch bệnh (CDC) Hoa Kỳ, động vật nuôi, bao gồm cả thú cưng, chỉ chiếm 7,6% các trường hợp mắc bệnh dại được báo cáo ở Hoa Kỳ vào năm 2015. Trong đó, không có một trường hợp nào được xác nhận mắc bệnh dại từ mèo sang người ở Hoa Kỳ trong 40 năm qua. Trên thực tế, chỉ có hai trường hợp mắc bệnh dại ở người được cho là do mèo gây ra kể từ năm 1960.
Bên cạnh đó, tại Châu Mỹ, bệnh dại do chó truyền phần lớn đã được kiểm soát và loài dơi hút máu hiện đang là nguồn lây bệnh dại chính ở người, chiếm 90% các trường hợp phơi nhiễm. Đồng thời, bệnh dại do dơi cũng đang là mối đe dọa sức khỏe cộng đồng mới nổi ở Úc và một số quốc gia vùng Tây Âu.
Ngoài ra, tỷ lệ nhiễm bệnh và tử vong ở người sau khi tiếp xúc với cáo, gấu trúc, chồn hôi và các loài động vật có vú hoang dã khác là rất hiếm.
Bệnh dại lây qua đường nào?
Bệnh dại là bệnh nhiễm trùng nghiêm trọng, chủ yếu lây qua vết cắn hoặc vết cào của động vật bị nhiễm bệnh. Ngoài ra, bệnh cũng có thể lây truyền qua quá trình cấy ghép nội tạng, gây ảnh hưởng nghiêm trọng đến sức khỏe và tính mạng người bệnh. Virus dại xâm nhập vào cơ thể, tấn công hệ thần kinh trung ương, dẫn đến các triệu chứng về thần kinh, rối loạn hành vi và tử vong nếu không được điều trị kịp thời.
1. Bệnh dại lây truyền qua vết cắn
Bệnh dại lây truyền chủ yếu qua vết cắn từ nước bọt có chứa virus của động vật bị nhiễm bệnh sang người. Khi virus khi xâm nhập vào cơ thể, sẽ đi theo các dây thần kinh ngoại biên đến hệ thần kinh trung ương. Khi đến não, virus phát triển mạnh vào các tế bào thần kinh, phá vỡ chức năng của chúng, làm bùng phát triệu chứng và lên cơn dại.
Về mặt lý thuyết, việc lây truyền bệnh dại từ người (bị nhiễm bệnh) sang người khỏe mạnh qua vết cắn hoặc nước bọt là có thể xảy ra, nhưng trên thực tế chưa xác định trường hợp nào xảy ra.

2. Bệnh dại lây truyền qua vết xước, niêm mạc
Bệnh dại lây qua đường nào? Các trường hợp mắc bệnh dại qua vết xước, niêm mạc mà không phải do vết cắn thường rất hiếm gặp nhưng vẫn có thể xảy ra. Nhiều trường hợp người bệnh bị nhiễm virus dại qua vết xước, vết trầy, vết thương hở hoặc niêm mạc do tiếp xúc với nước bọt của động vật mang mầm bệnh dại.
Một trường hợp mắc bệnh dại đã được báo cáo ở Trung Quốc sau khi tiếp xúc với vết thương hở với máu của một người bị chó dại cắn. Người bị phơi nhiễm đã tử vong vì bệnh dại sau khi không điều trị dự phòng bằng vắc xin, trong khi cá nhân bị cắn đã được điều trị dự phòng sau phơi nhiễm và không phát triển bệnh dại. (2)

3. Cấy ghép nội tạng
Theo các chuyên gia y tế, con người hầu như là vật chủ cuối cùng của bệnh dại và gần như không lây lan bệnh dại theo cách từ người sang người. Tuy nhiên, trường hợp cấy ghép nội tạng và mô của người bị nhiễm bệnh dại được cho là cách thức duy nhất để truyền virus dại từ người sang người. Trường hợp đầu tiên mắc bệnh dại liên quan đến ghép giác mạc được báo cáo vào năm 1978. (3)
Mặc dù, bệnh dại lây truyền qua ghép tạng vẫn rất hiếm gặp nhưng vẫn là vấn đề cần được quan tâm, vì tỷ lệ tử vong cực kỳ cao. Do đó, cần thực hiện xét nghiệm huyết thanh và chẩn đoán cho những người hiến tặng tạng có nguy cơ mắc bệnh dại cao hoặc nghi ngờ mắc bệnh dại trên lâm sàng.
Việc mắc bệnh dại do hít phải khí dung có chứa virus, ăn thịt hoặc sữa sống của động vật bị nhiễm bệnh hoặc thông qua ghép tạng là cực kỳ hiếm.
Các yếu tố làm tăng nguy cơ lây nhiễm bệnh dại
Bên cạnh thắc mắc về “bệnh dại lây qua đường nào?” nhiều người cũng lo ngại về những yếu tố nào làm tăng nguy cơ lây truyền bệnh dại. Một số yếu tố làm tăng nguy cơ lây nhiễm bệnh dại cần đặc biệt lưu ý bao gồm:
1. Không tiêm phòng dại cho vật nuôi
Không tiêm phòng dại cho vật nuôi có thể dẫn đến nguy cơ lây nhiễm bệnh dại từ các động vật hoang dã và lây sang con người qua vết cắn hoặc vết trầy xước. Đây là một vấn đề sức khỏe đáng quan tâm vì nếu nhiều vật nuôi không được tiêm phòng, bệnh dại có thể lây lan rộng cho những động vật xung quanh, gây nguy hiểm cho cộng đồng.
Đặc biệt, theo quy định pháp luật, chủ vật nuôi không tiêm phòng bệnh dại (cho động vật bắt buộc phải tiêm phòng) có thể bị xử phạt từ 1.000.000 – 2.000.000 đồng đối với cá nhân, và từ 2.000.000 – 4.000.000 đồng đối với tổ chức.
Các nghiên cứu trước đây cho thấy để đạt được khả năng miễn dịch cộng đồng thích hợp nhằm phá vỡ sự lây truyền bệnh dại qua chó, cần phải có 70% số chó phải được tiêm vắc xin phòng bệnh dại hàng năm. (4)
2. Tiếp xúc trực tiếp với động vật hoang dã
Theo CDC Hoa Kỳ, bệnh dại có nhiều ở các động vật hoang dã. Đặc biệt tại Hoa Kỳ, hơn 90% trường hợp bệnh dại được báo cáo do động vật hoang dã, trong đó đa phần là do tiếp xúc với dơi bị nhiễm bệnh, ít nhất 7 trong 10 người Mỹ tử vong vì bệnh dại là do dơi bị nhiễm bệnh. Đồng thời, có gần 3 trong 4 người Mỹ sống trong cộng đồng nơi gấu mèo, chồn hôi hoặc cáo sinh sống mang bệnh dại. (5)
Đặc biệt, những người có công việc liên quan đến tiếp xúc thường xuyên với động vật hoang dã như nhân viên kiểm soát động vật, nhà nghiên cứu động vật hoang dã, nhân viên phục hồi động vật hoang dã, nhà thám hiểm hang động… có nguy cơ phơi nhiễm bệnh dại rất cao.
3. Không xử lý đúng cách sau khi bị cắn
Không xử lý đúng cách vết thương sau khi bị cắn là một trong những yếu tố thúc đẩy nguy cơ mắc bệnh dại. Nhiều nghiên cứu đã chỉ ra, các phương pháp dự phòng sau phơi nhiễm kịp thời không được hầu hết các bệnh nhân tử vong vì dại thực hiện. Theo báo cáo, chỉ có khoảng 7% người bị động vật cắn ở Ethiopia rửa vết thương bằng xà phòng và nước để sơ cứu và có khoảng 53% người tìm đến các phương pháp dự phòng sau phơi nhiễm trong vòng 24 giờ đầu tiên sau khi bị cắn.
⇒ Tham khảo thêm: Bị chó cắn nên làm gì? 6 cách xử lý và sơ cứu an toàn
Tỷ lệ điều trị vết thương thấp tương tự đã được báo cáo ở Ấn Độ, với 41% bệnh nhân bị động vật gây thương tích bắt đầu dự phòng sau phơi nhiễm trong vòng 48 giờ. (6)
Các chuyên gia y tế cho biết, việc chăm sóc vết thương không đúng cách và dự phòng sau phơi nhiễm bị trì hoãn như vậy có thể dẫn đến tỷ lệ tử vong liên quan đến bệnh dại cao. Trong đó, xử lý vết thương không đầy đủ là một trong những nguyên nhân thường gặp nhất dẫn đến thất bại trong việc dự phòng sau phơi nhiễm đối với bệnh dại.
4. Không tiêm phòng vắc xin
Sự do dự trong tiêm phòng vắc xin dại sau khi bị cắn là yếu tố chính dẫn đến những ca tử vong thương tâm ở người bệnh. Hầu hết các trường hợp tử vong do bệnh dại đều đến từ việc không thực hiện tiêm phòng vắc xin sau phơi nhiễm do sự chủ quan của người bệnh. Vắc xin được cho là phương pháp điều trị duy nhất mang lại hiệu quả cao phòng ngừa nguy cơ mắc bệnh dại ở người.
Phòng tránh lây nhiễm bệnh dại như thế nào?
Theo các chuyên gia y tế, dại là căn bệnh “tử” nhưng hoàn toàn có thể dự phòng và tránh được hậu quả xấu. Các phương pháp phòng tránh lây nhiễm bệnh dại bao gồm:
1. Tiêm phòng dại cho người và vật nuôi
Tiêm phòng dại cho cả người và vật nuôi là phương pháp phòng tránh lây nhiễm bệnh dại hiệu quả, an toàn và tiết kiệm nhất. Việc tiêm phòng dại trước phơi nhiễm sẽ giúp cơ thể tạo ra kháng thể đáp ứng miễn dịch thông qua các tế bào lympho và ghi nhớ “miễn dịch”. Nhờ đó, trong trường hợp sau khi phơi nhiễm virus dại, tiêm liều vắc xin dại nhắc lại, phản ứng miễn dịch xuất hiện nhanh và mạnh hơn. Đồng thời, việc thực hiện sẽ ít mũi tiêm hơn so với chưa tiêm chủng dự phòng.
Lịch tiêm phòng vắc xin dại trước phơi nhiễm ở người như sau:
Phác đồ tiêm bắp
- Liều tiêm: 0,5ml/1 liều
- Liều cơ bản: Vào các ngày N0 – N7 – N21 (hoặc N28).
- Liều nhắc 1 năm sau liều cơ bản, sau đó nhắc lại mỗi 5 năm*.
Phác đồ tiêm trong da
- Liều tiêm: 0,1ml/1 liều
- Liều cơ bản: Vào các ngày N0 – N7 – N21 (hoặc N28).
- Liều nhắc 1 năm sau liều cơ bản, sau đó nhắc lại mỗi 5 năm*.
(*) Dành cho người có nguy cơ cao như nhân viên làm trong phòng thí nghiệm về nghiên cứu hay sản xuất liên quan đến Dại, bác sĩ thú y, người thám hiểm hang động, người điều khiển thú và người gác rừng trong vùng có bệnh dại ở động vật…
2. Tránh tiếp xúc với động vật lạ, động vật hoang dã có biểu hiện bất thường
Động vật lạ, đặc biệt là động vật hoang dã có thể tấn công con người không có lý do nếu chúng đang bị bệnh. Bên cạnh đó, những vật nuôi trong nhà là nguồn lây bệnh chủ yếu bệnh dại qua người, do đó cần đặc biệt lưu ý đến những biểu hiện lạ của chúng, bao gồm:
- Cắn người khi không bị trêu chọc;
- Dễ bị kích động;
- Chán ăn, khó nuốt, mắt đỏ ngầu...;
- Thay đổi trong tiếng sủa;
- Tiết ra nhiều nước bọt hoặc bị sùi bọt mép;
3. Xử lý vết thương sau khi bị cắn, cào đúng cách
Việc điều trị vết thương thích hợp và điều trị dự phòng sau phơi nhiễm kịp thời có tầm quan trọng rất lớn trong việc phòng ngừa bệnh dại. Cách xử lý vết thương sau khi bị cắn, cào đúng cách nhằm phòng chống bệnh dại theo quy trình như sau:
- Rửa kỹ vết cắn, cào trong vòng 15 phút với nước sạch và xà phòng. Sau đó thực hiện sát khuẩn bằng cồn 45 - 70 độ C hoặc cồn i ốt để giảm thiểu lượng virus dại tại vết cắn. Có thể sử dụng các chất khử trùng thông thường như rượu, cồn, các loại dầu gội, dầu tắm để rửa vết thương ngay sau khi bị cắn;
- Không chạm và làm dập nát thêm vết thương hoặc làm tổn thương rộng hơn cũng như khâu kín ngay vết thương. Đối với trường hợp bắt buộc phải khâu vết thương, nên trì hoãn sau vài giờ đến 3 ngày và nên khâu ngắt quãng sau khi đã tiêm phòng huyết thanh kháng dại;
- Trong một số trường hợp, bác sĩ sẽ yêu cầu người bị cắn sử dụng kháng sinh và tiêm phòng uốn ván.
4. Tiêm vắc xin, huyết thanh đúng chỉ định sau khi bị động vật cắn
Tiêm vắc xin và huyết thanh sau khi bị động vật cắn có hiệu quả gần như 100% trong phòng ngừa bệnh dại, nếu được chủng ngừa đúng thời điểm (ngay sau khi động vật cắn hoặc tiêm càng sớm càng tốt), đúng mũi và đúng liều lượng.
Lịch tiêm phòng vắc xin phòng dại sau phơi nhiễm cho người chưa tiêm phòng dại trước đó hoặc tiêm chưa đủ liều:
Đường tiêm bắp (liều lượng: 0,5 ml/1 mũi)
- Tiêm 3 liều* vào các ngày N0 – N3 – N7
- Tiêm 5 liều** vào các ngày N0 – N3 – N7 – N14 – N28
- Lịch tiêm đặct biệt: 4 liều theo lịch: 2 mũi N0 (ở 2 bên chi) – N7 – N21
Lịch tiêm đặc biệt áp dụng trong trường hợp: Không có sẵn huyết thanh kháng dại tại điểm tiêm vắc xin và xa nơi tiêm huyết thanh kháng dại mà người bị thương chưa thể tiếp cận ngay.
Tiêm trong da (liều lượng: 0,1 ml/1 mũi)
- Tiêm 2 mũi/1 lần x 3 lần* vào các ngày N0 – N3 – N7
- Tiêm 2 mũi/1 lần x 4 lần** vào các ngày N0 – N3 – N7 – N28
Lưu ý:
(*) Con vật sống khỏe mạnh sau 10 ngày theo dõi
(**) Con vật chết, bệnh, không theo dõi được trong vòng 10 ngày
Có thể phải kết hợp tiêm vắc xin dại với huyết thanh kháng dại (tùy thuộc vào vết thương, tình trạng sức khỏe của người bị cắn, tình trạng con vật tại thời điểm cắn và trong vòng 10 ngày theo dõi…)
Lịch tiêm phòng vắc xin phòng dại sau phơi nhiễm cho người đã tiêm đủ liều trước phơi nhiễm
- Tiêm 2 mũi vào các ngày N0 – N3. Có thể tiêm đường bắp (0,5 ml/1 mũi) hoặc tiêm trong da (0,1 ml/1 mũi).
5 hiểu lầm phổ biến về bệnh dại
1. Vết cắn của động vật mang bệnh dại rất dễ nhận biết
Nhiều người hiểu lầm rằng vết cắn của động vật phải biểu hiện rõ ràng, có chảy máu thì mới có khả năng lây bệnh dại. Thực tế, nhiều vết cắn của động vật mang bệnh dại rất khó nhận biết, thậm chí chỉ để lại những vết bầm tím mà không chảy máu. Tuy nhiên, virus dại có thể xâm nhập vào dây thần kinh qua lớp hạ bì do vết xước nhẹ (không chảy máu), tiềm ẩn nguy cơ lây nhiễm và âm thầm ủ bệnh.
Hơn hết, ngay cả khi vết thương không chảy máu thì khả năng virus dại có thể lây qua tiếp xúc với tuyến nước bọt có chứa virus gây bệnh, tiềm ẩn rất nhiều rủi ro. Do đó, ngay cả khi vết cắn không nặng, người bị cắn vẫn cần tiêm vắc xin sau phơi nhiễm đủ mũi và đủ liều để hạn chế hậu quả xấu xảy ra.
2. Động vật đã được tiêm vắc xin dại thì chắc chắn không thể bị nhiễm bệnh
Động vật đã được tiêm vắc xin dại đầy đủ vẫn tiềm ẩn nguy cơ lây nhiễm mầm bệnh dại và lây sang người, tuyệt đối không được chủ quan và lơ là. Thực tế, chưa có nghiên cứu nào chắc chắn rằng động vật đã được tiêm phòng sẽ mang hiệu quả 100% không bị lây nhiễm bệnh. Đồng thời, hiệu quả của vắc xin tiêm cho mỗi vật nuôi sẽ phụ thuộc rất nhiều vào các yếu tố khác nhau gồm chất lượng vắc xin, kỹ thuật tiêm, thời điểm tiêm, số mũi, liều lượng và lịch tiêm nhắc mỗi năm.
Ngoài ra, khả năng miễn dịch của mỗi vật nuôi sẽ đáp ứng khác nhau. Do đó, người bị cắn không chủ quan cho rằng vật nuôi đã tiêm dại đầy đủ thì không bị nhiễm bệnh, dẫn đến hậu quả mất mạng một cách đáng tiếc.
3. Người đã tiêm phòng dại rồi thì không cần lo nếu bị chó cắn
Người đã tiêm phòng dại trước phơi nhiễm vẫn cần tiêm phòng nếu bị chó cắn. Thực tế, vắc xin dại không mang hiệu quả phòng dại suốt đời, do đó người đã chủng ngừa vẫn có nguy cơ mắc bệnh nếu tiếp xúc với virus dại sau này do lượng kháng thể giảm dần theo thời gian. Vậy nên, dù đã tiêm phòng trước đó, người bị chó cắn vẫn phải tiêm thêm những mũi sau phơi nhiễm để “gợi nhớ” miễn dịch và phòng bệnh an toàn.
4. Nếu chó/mèo trông khỏe mạnh thì chắc chắn không mang virus dại
Theo các chuyên gia y tế, các vật nuôi bị nhiễm virus dại thường không biểu hiện triệu chứng ngay lập tức. Thời gian ủ bệnh trung bình có thể từ 3 - 8 tuần, thậm chí đến một năm, tùy thuộc vào vị trí bị nhiễm trùng. Do đó, nếu trông chó/mèo vẫn khỏe mạnh trong thời điểm cắn người vẫn tiềm ẩn nguy cơ lây nhiễm bệnh dại, cần chủ động theo dõi động thái của chúng và thực hiện tiêm chủng dự phòng sau phơi nhiễm theo chỉ định của bác sĩ.
5. Chó liếm vào tay hay mặt là có thể gây bệnh dại
Nếu bị chó liếm vào tay hay mặt (da tại vị trí đều lành và không có vết thương hở) rất hiếm khi lây nhiễm bệnh dại. Thực tế, virus dại có thể lây truyền từ nước bọt của động vật thông qua vết cắn, vết cào, vết liếm vào vùng da có vết thương hở hay giọt bắn vào niêm mạc mắt, mũi của người bệnh.
⇒ Tham khảo thêm: Bệnh dại có lây qua trung gian không? Những hiểu lầm thường gặp
Bài viết trên đây đã giải đáp được thắc mắc “bệnh dại lây qua đường nào?” để phòng tránh nguy cơ lây nhiễm căn bệnh nguy hiểm với tỷ lệ tử vong cao này. Đối với người bị cắn bởi thú cưng như chó, mèo hay tiếp xúc với động vật hoang dã như dơi, dù đã tiêm phòng dại trước đó vẫn cần tiêm chủng nhắc lại đủ liều, đúng lịch theo chỉ định của bác sĩ để đảm bảo an toàn và hạn chế hậu quả đáng tiếc xảy ra.
- World. (2024, June 5). Rabies. Who.int; World Health Organization: WHO. https://www.who.int/news-room/fact-sheets/detail/rabies
- Gompf, S. G. (2024, October 28). Rabies: Practice Essentials, Background, Etiology. Medscape.com; Medscape. https://emedicine.medscape.com/article/220967-overview?form=fpf
- Lu, X.-X., Zhu, W.-Y., & Wu, G.-Z. (2018). Rabies virus transmission via solid organs or tissue allotransplantation. PMC Home. https://pmc.ncbi.nlm.nih.gov/articles/PMC6092857/
- Mshelbwala, P. P., Rupprecht, C. E., Osinubi, M. O., Njoga, E. O., Orum, T. G., Weese, J. S., & Clark, N. J. (2024). Factors influencing canine rabies vaccination among dog-owning households in Nigeria. PMC Home. https://pmc.ncbi.nlm.nih.gov/articles/PMC11141449/
- CDC. (2025, April 30). About Rabies. Rabies. https://www.cdc.gov/rabies/about/index.html
- Liu, Q., Wang, X., Liu, B., Gong, Y., Naomie Mkandawire, Li, W., Fu, W., Li, L., Gan, Y., Shi, J., Shi, B., Liu, J., Cao, S., & Lu, Z. (2017). Improper wound treatment and delay of rabies post-exposure prophylaxis of animal bite victims in China: Prevalence and determinants. PMC Home. https://pmc.ncbi.nlm.nih.gov/articles/PMC5519202/