Cơ chế giảm tiểu cầu trong sốt xuất huyết: Những điều cần biết

Quản lý Y khoa
Hệ thống Tiêm chủng VNVC

11:36 21/03/2025
Sốt xuất huyết là bệnh lý nhiễm trùng nguy hiểm do virus Dengue gây ra với biểu hiện đặc trưng là sốt cao, phát ban và tình trạng giảm tiểu cầu. Cơ chế giảm tiểu cầu trong sốt xuất huyết rất phức tạp, liên quan đến nhiều yếu tố như sự phá hủy tiểu cầu, ức chế sản xuất tiểu cầu từ tủy xương và sự gia tăng kết dính tiểu cầu vào thành mạch. Hiểu rõ về cơ chế này không chỉ giúp giải thích được những triệu chứng lâm sàng mà còn mở ra hướng điều trị và phòng ngừa hiệu quả cho người bệnh. Cùng tìm hiểu ngay trong bài viết dưới đây!
| BS Nguyễn Như Điền - Quản lý Y khoa vùng 5 miền Bắc của Hệ thống Trung tâm tiêm chủng VNVC chia sẻ: “Giảm số lượng tiểu cầu bị trong quá trình nhiễm sốt xuất huyết là yếu tố làm gia tăng mức độ nghiêm trọng của bệnh, góp phần gây ra các biến chứng nguy hiểm như xuất huyết và tổn thương nội tạng. Việc chẩn đoán kịp thời và quản lý trình trạng bệnh đúng cách, đặc biệt là theo dõi sát số lượng tiểu cầu đóng vai trò then chốt trong việc ngăn ngừa các hậu quả nghiêm trọng và bảo vệ sức khỏe người bệnh”. |
Tìm hiểu vai trò của tiểu cầu trong cơ thể
Tiểu cầu (thrombocyte) là một trong ba thành phần chính của máu, bên cạnh hồng cầu và bạch cầu. Đây là những mảnh tế bào nhỏ, hình đĩa, không có nhân, được sản xuất từ các tế bào nhân khổng lồ trong tủy xương. Tiểu cầu có kích thước nhỏ, chỉ khoảng 2 – 3 micromet, nhưng đóng vai trò thiết yếu trong việc duy trì hoạt động bình thường của hệ tuần hoàn. Chúng tồn tại trong máu khoảng 7 – 10 ngày trước khi bị phá hủy chủ yếu ở lách và gan. (1)
Vai trò nổi bật nhất của tiểu cầu là tham gia vào quá trình cầm máu và đông máu. Khi mạch máu bị tổn thương, cơ thể sẽ phát tín hiệu kích hoạt tiểu cầu. Tiểu cầu nhanh chóng di chuyển đến khu vực bị thương, bám vào thành mạch máu bị tổn hại và hình thành nút chặn ban đầu, hay còn gọi là cục máu đông. Quá trình tiểu cầu gắn kết với bề mặt tổn thương để cầm máu được gọi là sự bám dính.
Tại vị trí vết thương, tiểu cầu biến đổi hình dạng, tạo ra các "xúc tu" nhỏ để kết nối chặt chẽ hơn với nhau và gửi tín hiệu hóa học để thu hút thêm nhiều tiểu cầu. Những tiểu cầu này tiếp tục tích tụ và chồng lên nhau trong một quá trình gọi là tập hợp, tạo ra cục máu đông ổn định để ngăn chặn chảy máu hiệu quả.
Bên cạnh đó, tiểu cầu không chỉ có chức năng ngăn chặn chảy máu mà còn hỗ trợ tái tạo mạch máu bị tổn thương. Chúng chứa các yếu tố tăng trưởng như yếu tố tăng trưởng có nguồn gốc từ tiểu cầu (PDGF) và yếu tố tăng trưởng nội mô mạch máu (VEGF). Những chất này kích thích sự phát triển và sửa chữa các mô tổn thương, đồng thời thúc đẩy hình thành các mạch máu mới.
Ngoài việc tham gia vào quá trình cầm máu, tiểu cầu còn giữ vai trò quan trọng đối với hệ miễn dịch, đóng vai trò như một "người lính đa năng" bảo vệ cơ thể. Chúng tham gia vào việc phát hiện và phản ứng với các tác nhân gây bệnh thông qua khả năng tiết ra các cytokine và hóa chất tín hiệu, giúp kích hoạt các tế bào miễn dịch khác như bạch cầu trung tính và đại thực bào.
Cuối cùng, tiểu cầu còn góp phần duy trì cân bằng giữa đông máu và tiêu sợi huyết. Nếu thiếu tiểu cầu hoặc chức năng của chúng suy giảm, cơ thể có thể dễ dàng bị xuất huyết. Ngược lại, tiểu cầu hoạt động quá mức có thể dẫn đến hình thành huyết khối, gây tắc nghẽn mạch máu, dẫn đến các bệnh lý nguy hiểm như nhồi máu cơ tim hoặc đột quỵ.
Tóm lại, tiểu cầu tuy nhỏ bé nhưng giữ vai trò quan trọng trong cơ thể con người. Chức năng chính của chúng là cầm máu, ngăn chặn chảy máu thông qua quá trình tạo cục máu đông khi mạch máu bị tổn thương. Không chỉ dừng lại ở đó, tiểu cầu còn tham gia vào hệ miễn dịch bằng cách tiết cytokine và các yếu tố kháng khuẩn, hỗ trợ chống lại nhiễm trùng và bảo vệ cơ thể trước các tác nhân gây bệnh.
Ngoài ra, chúng góp phần duy trì tính toàn vẹn của mạch máu và tham gia sửa chữa tổn thương nội mạch. Với vai trò đa dạng này, tiểu cầu không chỉ quan trọng đối với quá trình tuần hoàn mà còn góp phần bảo vệ cơ thể khỏi nhiều nguy cơ sức khỏe khác.
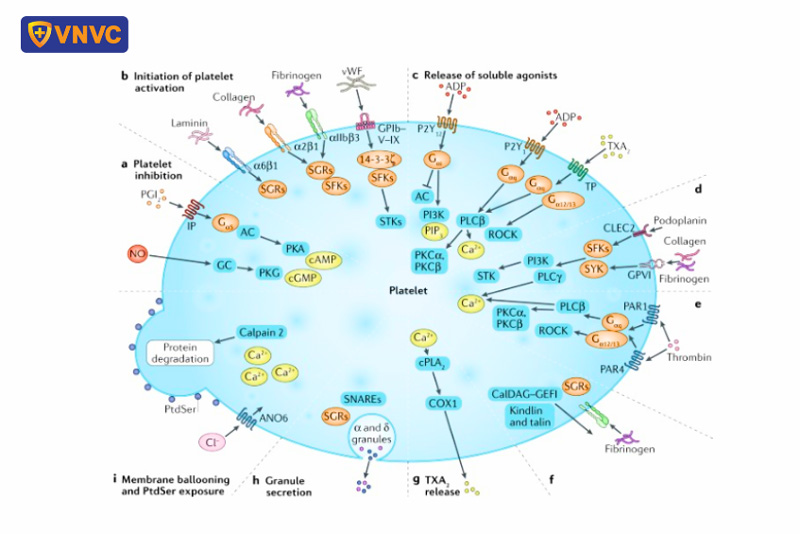
Cơ chế giảm tiểu cầu trong sốt xuất huyết
1. Ức chế tủy xương sản xuất tiểu cầu
Trong sốt xuất huyết, một trong những nguyên nhân chính dẫn đến giảm tiểu cầu là sự ức chế hoạt động của tủy xương – cơ quan chịu trách nhiệm sản xuất các tế bào máu, bao gồm tiểu cầu. Cơ chế giảm tiểu cầu trong sốt xuất huyết được kích hoạt bởi sự xâm nhập và hoạt động của virus Dengue - tác nhân gây bệnh sốt xuất huyết, dẫn đến tình trạng ức chế sản sinh các tế bào máu mới, trong đó tiểu cầu chịu ảnh hưởng đáng kể. Cụ thể:
- Virus Dengue tác động lên tủy xương: Virus Dengue xâm nhập vào cơ thể thông qua vết muỗi đốt và nhanh chóng lan truyền trong máu, đến các cơ quan khác nhau, bao gồm tủy xương. Tủy xương chứa các tế bào gốc tạo máu (hematopoietic stem cells) – nơi bắt đầu quá trình sản xuất tế bào máu. Virus Dengue có khả năng trực tiếp xâm nhập vào các tế bào gốc hoặc tế bào gốc tạo tiểu cầu (megakaryocyte progenitor cells) gây tổn thương và làm giảm khả năng sản xuất tiểu cầu.
- Tác động từ phản ứng miễn dịch của cơ thể: Trong quá trình chống lại virus Dengue, cơ thể kích hoạt phản ứng miễn dịch mạnh mẽ dẫn đến việc giải phóng các cytokine viêm như interleukin-6 (IL-6), tumor necrosis factor-alpha (TNF-α), và interferon-gamma (IFN-γ). Những cytokine này có thể ức chế chức năng của các tế bào gốc trong tủy xương, làm giảm khả năng sản xuất các tế bào máu, bao gồm tiểu cầu.
- Hiện tượng phá hủy tế bào gốc trong tủy xương: Virus Dengue không chỉ làm giảm sản xuất tiểu cầu thông qua ức chế hoạt động của tế bào gốc mà còn gây tổn thương trực tiếp cho các megakaryocyte – tế bào tiền thân sản xuất tiểu cầu. Chuyên gia cho biết virus Dengue có thể làm chết các megakaryocyte thông qua hiện tượng apoptosis (chết tế bào theo chương trình). Điều này làm giảm đáng kể số lượng tiểu cầu được phóng thích vào máu.
- Giảm thời gian sống của tiểu cầu: Ngoài việc giảm sản xuất, sốt xuất huyết còn làm giảm thời gian sống của tiểu cầu do tiểu cầu bị phá hủy nhanh chóng trong máu và tại các cơ quan như gan và lách. Sự kết hợp giữa giảm sản xuất và tăng phá hủy khiến mức độ giảm tiểu cầu trở nên nghiêm trọng hơn.
Cơ chế ức chế tủy xương này là lý do chính giải thích vì sao trong giai đoạn nặng của sốt xuất huyết, bệnh nhân thường có lượng tiểu cầu giảm xuống rất thấp, dẫn đến nguy cơ cao bị xuất huyết và các biến chứng nguy hiểm khác. Điều này nhấn mạnh tầm quan trọng của việc theo dõi và điều trị kịp thời ở bệnh nhân sốt xuất huyết.
⇒ Tham khảo thêm: Sốt xuất huyết giảm tiểu cầu nguy hiểm thế nào?
2. Tiểu cầu bị phá hủy do phản ứng tự miễn dịch
Một trong những cơ chế giảm tiểu cầu trong sốt xuất huyết còn được nhắc đến là tiểu cẩu bị phá hủy do phản ứng miễn dịch của cơ thể. Khi virus Dengue xâm nhập vào cơ thể, hệ thống miễn dịch sẽ sản sinh kháng thể chống lại virus. Tuy nhiên, những kháng thể này đôi khi không chỉ nhắm mục tiêu vào virus mà còn nhận diện nhầm các tiểu cầu là “vật thể ngoại lai” dẫn đến sự tấn công và phá hủy tiểu cầu.
Phản ứng tự miễn này xảy ra chủ yếu tại lách - nơi chứa nhiều đại thực bào. Các tiểu cầu được gắn kháng thể sẽ bị các đại thực bào tiêu thụ qua quá trình thực bào, làm giảm mạnh số lượng tiểu cầu trong máu. Ngoài ra, gan cũng đóng vai trò trong việc loại bỏ các tiểu cầu bị gắn kháng thể thông qua hoạt động của các tế bào Kupffer – một loại đại thực bào đặc biệt ở gan.
3. Tăng kết dính tiểu cầu với các tế bào nội mạch
Virus Dengue xâm nhập và làm tổn thương các tế bào nội mô, dẫn đến sự kích hoạt của hệ miễn dịch và giải phóng các cytokine gây viêm như TNF-α, IL-6 và IL-1β. Những chất này không chỉ làm tăng tính thấm thành mạch mà còn thúc đẩy quá trình kích hoạt tiểu cầu.
Khi được kích hoạt, tiểu cầu sẽ trở nên dễ kết dính hơn với bề mặt các tế bào nội mạch tại vị trí tổn thương, góp phần tạo thành các vi huyết khối. Sự kết dính này làm giảm số lượng tiểu cầu lưu thông trong máu, khiến số đo tiểu cầu trong xét nghiệm giảm đi đáng kể.
Ngoài ra, việc tiểu cầu bị tiêu thụ tại các vi mạch do hình thành các cục máu đông nhỏ càng làm trầm trọng thêm tình trạng giảm tiểu cầu. Điều này không chỉ làm giảm khả năng đông máu mà còn khiến người bệnh dễ bị xuất huyết nghiêm trọng, đặc biệt trong giai đoạn nặng của bệnh.
4. Tiểu cầu bị các tế bào thực bào phá hủy
Trong sốt xuất huyết do virus Dengue, một cơ chế quan trọng gây giảm tiểu cầu là tiểu cầu bị phá hủy bởi các tế bào thực bào, đặc biệt là đại thực bào và tế bào Kupffer ở gan. Khi virus Dengue xâm nhập, cơ thể tạo ra các kháng thể để chống lại virus.
Tuy nhiên, một số kháng thể này có thể phản ứng chéo với các protein bề mặt trên tiểu cầu như glycoprotein GPIIb/IIIa, dẫn đến việc hình thành các phức hợp kháng nguyên - kháng thể. Những phức hợp này gắn lên tiểu cầu và được các thụ thể Fc trên bề mặt đại thực bào nhận diện. Khi đó, tiểu cầu sẽ bị đại thực bào ở lách và gan tiêu hủy qua cơ chế thực bào.
Quá trình này được thúc đẩy bởi sự gia tăng các cytokine tiền viêm như interleukin-6 (IL-6), TNF-α và interferon-gamma (IFN-γ), những chất này kích thích mạnh mẽ hoạt động của hệ thực bào. Đồng thời, mức độ tăng cao của các cytokine này cũng có mối liên quan mật thiết với tốc độ giảm tiểu cầu, góp phần gây ra các biến chứng xuất huyết nghiêm trọng.
Hiện tượng phá hủy tiểu cầu bởi các tế bào thực bào không chỉ làm giảm đáng kể số lượng tiểu cầu trong máu mà còn khiến cơ thể dễ bị xuất huyết, từ mức độ nhẹ như chảy máu chân răng đến mức độ nặng như xuất huyết nội tạng. Cơ chế này nhấn mạnh vai trò quan trọng của phản ứng miễn dịch trong bệnh cảnh sốt xuất huyết và mở ra hướng tiếp cận điều trị mới, bao gồm kiểm soát miễn dịch hoặc điều chỉnh hoạt động của cytokine để hạn chế tổn thương tiểu cầu.
Hậu quả của giảm tiểu cầu trong sốt xuất huyết
Giảm tiểu cầu trong sốt xuất huyết có thể gây ra những biến chứng nguy hiểm cho người bệnh, thậm chí đe dọa đến tính mạng bởi đây là thành phần quan trọng trong việc duy trì khả năng đông máu của cơ thể. Khi số lượng tiểu cầu giảm mạnh, điều này đồng nghĩa với việc cơ thể mất đi khả năng cầm máu hiệu quả, từ đó gây ra các vấn đề xuất huyết nghiêm trọng.
Hậu quả đầu tiên và rõ ràng nhất của giảm tiểu cầu trong sốt xuất huyết là tình trạng xuất huyết dễ dàng và tự phát. Khi số lượng tiểu cầu giảm xuống dưới mức bình thường, thường là 101.000 - 140.000/ microlit máu, khả năng cầm máu của cơ thể bị suy giảm, dẫn đến các triệu chứng như chảy máu cam, bầm tím da, chảy máu chân răng hoặc xuất huyết dưới da. Trong những trường hợp nghiêm trọng hơn, người bệnh có thể gặp phải tình trạng xuất huyết nội tạng, đặc biệt là trong các cơ quan như dạ dày, phổi, não, dẫn đến những tình trạng nguy hiểm đến tính mạng.
⇒ Tham khảo thêm: Sốt xuất huyết dưới da có nguy hiểm không? Nên xử lý thế nào?
Ngoài xuất huyết, một trong những hậu quả nghiêm trọng khác của giảm tiểu cầu là rối loạn chức năng các cơ quan. Khi không có đủ tiểu cầu để giúp quá trình đông máu và sửa chữa các tổn thương mạch máu, các cơ quan trong cơ thể có thể gặp phải tình trạng thiếu máu cục bộ. Điều này làm giảm khả năng cung cấp oxy và dưỡng chất cho các tế bào, gây ra tình trạng suy yếu của các cơ quan và hệ thống trong cơ thể.
Một nghiên cứu được công bố trên Thư viện Y học Quốc gia Mỹ cho thấy người mắc bệnh sốt xuất huyết có mức tiểu cầu dưới 50.000/µL có tỷ lệ tử vong cao hơn 16 lần so với những bệnh nhân có mức tiểu cầu từ 150.000 đến 400.000/µL. (2)
Ngoài ra, số lượng tiểu cầu bị giảm nghiêm trọng còn làm tăng nguy cơ xuất huyết não, một trong những biến chứng cực kỳ nguy hiểm và có thể dẫn đến tử vong nếu không được can thiệp kịp thời. Xuất huyết nội sọ có thể xảy ra trong trường hợp bệnh nhân có tình trạng giảm tiểu cầu kéo dài, đặc biệt là trong những ngày cuối của bệnh.
Tóm lại, hậu quả của giảm tiểu cầu trong sốt xuất huyết không chỉ là tình trạng xuất huyết ngoài da mà còn có thể gây ra các biến chứng nguy hiểm đối với chức năng các cơ quan nội tạng, thậm chí đe dọa tính mạng của bệnh nhân. Chính vì vậy, việc phát hiện và điều trị kịp thời tình trạng giảm tiểu cầu trong sốt xuất huyết là rất quan trọng để giảm thiểu các hậu quả nghiêm trọng này.
Sốt xuất huyết gây giảm tiểu cầu ở giai đoạn nào của bệnh?
Giảm tiểu cầu trong sốt xuất huyết thường bắt đầu rõ rệt từ ngày thứ 4 kể từ khi khởi phát bệnh. Ở người lớn không có biến chứng sốc, số lượng tiểu cầu thường giảm ở mức độ nhẹ đến trung bình trong khoảng từ ngày thứ 3 đến ngày thứ 7, sau đó dần hồi phục và trở lại bình thường vào khoảng ngày thứ 8 hoặc 9. Đối với trẻ em, mối liên hệ giữa số lượng tiểu cầu và các biểu hiện xuất huyết hoặc mức độ nghiêm trọng của bệnh thường không rõ ràng và ít có sự tương quan chặt chẽ.
Cách quản lý giảm tiểu cầu trong sốt xuất huyết
1. Theo dõi số lượng tiểu cầu và dấu hiệu cảnh báo
Chuyên gia cho biết việc quản lý giảm tiểu cầu trong sốt xuất huyết đòi hỏi quy trình theo dõi cẩn thận và kịp thời, đặc biệt là trong giai đoạn nguy hiểm của bệnh. Việc theo dõi số lượng tiểu cầu và nhận diện các dấu hiệu cảnh báo là rất quan trọng để hạn chế các biến chứng nghiêm trọng như xuất huyết và suy đa cơ quan.
Trong suốt quá trình điều trị cho người mắc sốt xuất huyết, các bác sĩ cần theo dõi thường xuyên số lượng tiểu cầu thông qua các xét nghiệm máu, đặc biệt là trong giai đoạn từ ngày thứ 4 của bệnh, khi số lượng tiểu cầu có xu hướng giảm mạnh. Việc kiểm tra số lượng tiểu cầu thường xuyên sẽ giúp xác định mức độ giảm tiểu cầu và có thể dự đoán khả năng xuất huyết hoặc các biến chứng nghiêm trọng.
Theo khuyến cáo của Tổ chức Y tế Thế giới (WHO), bệnh nhân sốt xuất huyết cần được xét nghiệm máu ít nhất mỗi 24 giờ để giám sát tình trạng tiểu cầu, đặc biệt là khi mức tiểu cầu xuống dưới 50.000/µl.
Ngoài theo dõi số lượng tiểu cầu, bác sĩ cũng cần chú ý đến các dấu hiệu cảnh báo xuất huyết. Khi bệnh nhân bắt đầu có những triệu chứng như chảy máu cam, chảy máu chân răng, bầm tím bất thường hoặc có dấu hiệu của xuất huyết dưới da (ban xuất huyết), đây là thời điểm bệnh nhân cần được theo dõi chặt chẽ và có thể cần điều trị can thiệp ngay.

Thêm vào đó, việc theo dõi các chỉ số huyết động và tình trạng toàn thân của bệnh nhân cũng rất quan trọng. Sự thay đổi về huyết áp, nhịp tim hay tình trạng thiếu oxy trong cơ thể có thể là những dấu hiệu của sốc do xuất huyết. Nếu tình trạng xuất huyết nội tạng xảy ra, bệnh nhân cần được can thiệp kịp thời, có thể cần truyền tiểu cầu hoặc các biện pháp hỗ trợ khác như truyền dịch để duy trì thể tích máu và huyết áp ổn định, tránh những biến chứng nghiêm trọng có thể đe dọa tính mạng.
Việc theo dõi và quản lý giảm tiểu cầu trong sốt xuất huyết yêu cầu sự kết hợp giữa xét nghiệm định kỳ, giám sát dấu hiệu lâm sàng và điều trị kịp thời. Theo các chuyên gia, bệnh nhân sốt xuất huyết cần được nhập viện để theo dõi chặt chẽ trong suốt quá trình giảm tiểu cầu và phục hồi, nhằm phát hiện sớm các dấu hiệu nguy hiểm và can thiệp kịp thời để tránh những biến chứng nghiêm trọng có thể đe dọa tính mạng.
2. Điều trị hỗ trợ và truyền tiểu cầu khi cần thiết
Điều trị hỗ trợ và truyền tiểu cầu là hai phương pháp quan trọng trong quản lý giảm tiểu cầu ở bệnh nhân sốt xuất huyết, nhằm ngăn ngừa và điều trị các biến chứng nguy hiểm do giảm tiểu cầu gây ra. Việc áp dụng các biện pháp này cần được thực hiện một cách chính xác và kịp thời, tùy theo mức độ giảm tiểu cầu và tình trạng lâm sàng của bệnh nhân.
Khi bệnh nhân bị sốt xuất huyết và có dấu hiệu giảm tiểu cầu nghiêm trọng (thường dưới 50.000/µl), điều trị hỗ trợ là rất quan trọng để duy trì ổn định các chức năng sống cơ bản và ngăn ngừa các biến chứng. Điều trị hỗ trợ bao gồm việc bù dịch, duy trì huyết động ổn định, và chăm sóc toàn diện để giảm nguy cơ sốc và xuất huyết.
Theo khuyến cáo của Tổ chức Y tế Thế giới (WHO), bệnh nhân cần được truyền dịch để phòng ngừa mất nước và cải thiện thể tích máu, đồng thời cần theo dõi sát sao các chỉ số huyết động như huyết áp, nhịp tim, và mức oxy trong máu. Việc truyền dịch giúp duy trì huyết áp và thể tích tuần hoàn, tránh các tình trạng sốc hoặc suy tạng do mất dịch.
Ngoài việc điều trị hỗ trợ, khi số lượng tiểu cầu giảm xuống mức nguy hiểm (dưới 20.000/µl hoặc có dấu hiệu xuất huyết nghiêm trọng), truyền tiểu cầu là biện pháp điều trị cần thiết. Việc truyền tiểu cầu giúp nâng cao số lượng tiểu cầu trong máu, ngăn ngừa chảy máu nghiêm trọng và các biến chứng xuất huyết nội tạng.
Tuy nhiên, việc truyền tiểu cầu cũng cần được cân nhắc kỹ lưỡng, vì không phải tất cả bệnh nhân sốt xuất huyết đều cần phải truyền tiểu cầu. Việc quyết định truyền tiểu cầu phải dựa trên tình trạng lâm sàng của bệnh nhân, bao gồm các dấu hiệu xuất huyết, mức độ giảm tiểu cầu và các yếu tố khác như tuổi tác, tình trạng sức khỏe chung của bệnh nhân và các bệnh lý nền. Truyền tiểu cầu cần được thực hiện dưới sự giám sát chặt chẽ của các bác sĩ để đảm bảo hiệu quả và tránh các biến chứng như sốc phản vệ hoặc lây nhiễm qua truyền máu.
Ngoài ra, bệnh nhân sốt xuất huyết cũng cần được chăm sóc và theo dõi để đảm bảo tình trạng phục hồi của tiểu cầu. Sau khi sốt xuất huyết qua đi và bệnh nhân chuyển sang giai đoạn phục hồi, số lượng tiểu cầu thường sẽ được cải thiện tự nhiên. Một số trường hợp có thể cần thời gian dài hơn để phục hồi hoàn toàn số lượng tiểu cầu, vì vậy việc theo dõi định kỳ là rất cần thiết.
Như vậy, có thể thấy việc điều trị hỗ trợ và truyền tiểu cầu trong quản lý giảm tiểu cầu do sốt xuất huyết cần phải được thực hiện đúng cách và kịp thời, nhằm hạn chế các biến chứng xuất huyết nghiêm trọng. Điều này đòi hỏi sự theo dõi chặt chẽ và quyết định lâm sàng đúng đắn từ các bác sĩ điều trị, giúp bệnh nhân hồi phục sức khỏe một cách an toàn và hiệu quả.
⇒ Tham khảo thêm: Sốt xuất huyết tiểu cầu bao nhiêu là nguy hiểm? Dấu hiệu nhận biết
Cơ chế giảm tiểu cầu trong sốt xuất huyết bao gồm nhiều yếu tố phức tạp, như ức chế tủy xương sản xuất tiểu cầu, tiểu cầu bị phá hủy do phản ứng tự miễn dịch và tăng kết dính tiểu cầu với các tế bào nội mạch. Những quá trình này làm giảm số lượng tiểu cầu trong máu, gây ra nguy cơ xuất huyết và các biến chứng nguy hiểm. Việc hiểu rõ các cơ chế này giúp các bác sĩ và đội ngũ y tế có phương pháp điều trị và quản lý hiệu quả, giảm thiểu các biến chứng cho bệnh nhân sốt xuất huyết.
- Xét nghiệm tiểu cầu và ý nghĩa lâm sàng. (2025). Benhvien108.Vn. https://www.benhvien108.vn/xet-nghiem-tieu-cau-va-y-nghia-lam-sang.htm
- Khalida, F., Puteh, W., & Mohamad. (2024). E-dengue System Insights: Exploring the Factors Influencing Dengue-related Deaths in an Urbanized State in a Low-Middle Income Country (LMIC). PMC Home. https://pmc.ncbi.nlm.nih.gov/articles/PMC11539276/