Sốt xuất huyết bị đông máu có sao không? Nguy hiểm thế nào?

Quản lý Y khoa
Hệ thống Tiêm chủng VNVC

08:42 21/03/2025
Rối loạn đông máu trong sốt xuất huyết là hiện tượng lòng mạch xuất hiện những cục máu đông li ti, phân bố rải rác làm tắc vi mạch, gây suy các phủ tạng. Trong bệnh sốt xuất huyết, các yếu tố đông máu và tiểu cầu giảm sẽ dẫn đến tình trạng chảy máu không cầm được. Vậy sốt xuất huyết bị đông máu có sao không? Tình trạng này gây nguy hiểm đến người bệnh như thế nào? Tìm hiểu ngay trong bài viết dưới đây!
| BS.CKI Nguyễn Lê Nga - Quản lý Y khoa vùng 1 miền Bắc, Hệ thống trung tâm tiêm chủng VNVC cho biết: “Bệnh lý đông máu do sốt xuất huyết là tình trạng hiếm gặp gây ra ở huyết khối tĩnh mạch. Những tổn thương nội mạc phức tạp, làm gia tăng sự phá vỡ hàng rào nội mạc, gây rò rỉ mạch máu và hoạt hóa các tế bào (1). Tình trạng này không chỉ liên quan đến vấn đề giảm tiểu cầu và hình thành huyết khối nhỏ mà còn làm gia tăng phản ứng viêm ở bệnh nhân sốt xuất huyết.” |

Sốt xuất huyết có bị đông máu không?
Sốt xuất huyết có thể gây ra tình trạng đông máu ở người bệnh. Nhiều hình ảnh chẩn đoán lâm sàng của sốt xuất huyết cho thấy hoạt động đông máu bất thường, được chứng minh thông qua tình trạng giảm tiểu cầu do giảm sản xuất (ức chế tủy xương) và tăng phá hủy ngoại vi, gây rối loạn chức năng tiểu cầu, nguy cơ dẫn đến tình trạng rối loạn đông máu hoặc đông máu nội mạch lan tỏa (DIC).
Sự đông máu ban đầu ở bệnh nhân sốt xuất huyết có liên quan chặt chẽ đến phản ứng viêm. Đây là tình trạng gây ra trong quá trình nhiễm trùng, làm thay đổi cơ chế cầm máu theo hướng huyết khối ở bệnh nhân sốt xuất huyết, bằng cách điều hòa tăng các yếu tố tiền đông máu, giảm các chất chống đông máu và ức chế hoạt động tiêu sợi huyết.
Ở hầu hết các bệnh nhân sốt xuất huyết nặng (DHF), có thể thấy các khiếm khuyết về hoạt hóa đông máu như thời gian thromboplastin một phần hoạt hóa (loại enzyme được giải phóng từ các tế bào bị tổn thương) hoặc thời gian thrombin (enzyme trung tâm của quá trình cầm máu) kéo dài. Ngoài ra, nồng độ fibrinogen (yếu tố đông máu) giảm và nồng độ các sản phẩm phân hủy fibrinogen tăng lên cũng có thể xuất hiện ở bệnh nhân DHF. Do đó, nhiễm virus Dengue (tác nhân gây bệnh sốt xuất huyết) không chỉ gây ra khiếm khuyết trong hoạt hóa đông máu mà còn làm tăng tốc quá trình phân hủy fibrin. (2)
Vậy sốt xuất huyết bị đông máu có sao không? Bệnh sốt xuất huyết được chia theo 4 mức độ nguy hiểm: Độ (I) sốt cao, mệt mỏi, toát mồ hôi, nhức đầu, chán ăn...; Độ (II) phát ban đỏ thành đám, mảng, chảy máu nướu/ chân răng, chảy máu mũi; Độ (III) vật vã, li bì, xuất huyết nặng hơn ở hệ tiêu hóa, suy tuần hoàn, mạch nhanh, nhỏ…; Độ (IV) suy đa tạng, xuất huyết nội tạng và sốc nặng. Tình trạng các yếu tố kích hoạt hiện tượng tăng đông máu ở bệnh nhân sốt xuất huyết thường xuất hiện ở độ (I) và (II) của bệnh, sau đó giảm dần qua các giai đoạn.
Sốt xuất huyết bị đông máu có sao không?
Theo các chuyên gia y tế, hiện tượng các lòng tĩnh mạch bất ngờ xuất hiện những cục máu đông li ti do sốt xuất huyết bị đông máu có khả năng dẫn đến nguy cơ tắc nghẽn mạch máu, chảy máu không cầm được, suy phủ đa tạng, thậm chí là tử vong.
1. Tắc nghẽn mạch máu
Sốt xuất huyết bị đông máu có sao không? Sốt xuất huyết có thể gây ra tình trạng rối loạn đông máu, dẫn đến nguy cơ hình thành các cục máu đông li ti, tích tụ làm “chặn đứng” dòng chảy của mạch máu gây ra hiện tượng tắc nghẽn nguy hiểm.
2. Xuất huyết nghiêm trọng
Như đã đề cập, trong cấp độ (I) và (II) của bệnh sốt xuất huyết, tình trạng gia tăng đông máu sẽ bị đẩy mạnh do các yếu tố đông máu bị kích hoạt hàng loạt. Tuy nhiên, khi đã qua giai đoạn “đỉnh điểm” đông máu trong bệnh sốt xuất huyết, máu sẽ bắt đầu giảm đông. Lúc này các yếu tố đông máu, đặc biệt là tiểu cầu đã bị sụt giảm đáng kể.
Trong giai đoạn này, nếu người bệnh không được can thiệp kịp thời để ngăn ngừa nguy cơ rối loạn đông máu, nguy cơ xuất hiện tình trạng chảy máu ồ ạt dẫn đến xuất huyết nghiêm trọng sẽ xảy ra, bệnh sốt xuất huyết sẽ chuyển nhanh sang cấp độ (III) và (IV), gây ra các biến chứng nguy hiểm, thậm chí dẫn đến tử vong.
3. Suy đa cơ quan
Trong trường hợp bệnh nhân sốt xuất huyết trải qua giai đoạn đông máu và dẫn đến xuất huyết ồ ạt sau đó, nếu không được can thiệp cầm máu nhanh chóng, bệnh sẽ chuyển biến sang cấp độ (IV), gây ra tình trạng rò rỉ huyết tương sâu và sốc giảm thể tích máu, dẫn đến suy đa cơ quan đồng thời hoặc theo tuần tự. Cơ chế bệnh sinh bao gồm:
- Hạ huyết áp nghiêm trọng: Huyết áp thấp kéo dài, giảm lưu lượng máu đến các cơ quan, gây thiếu oxy và thiếu máu cục bộ. Mạch huyết áp không thể đo được;
- Bão cytokine: Phản ứng miễn dịch quá mức có khả năng giải phòng một lượng lớn cytokine, dẫn đến tình trạng viêm toàn thân và tổn thương nội mô;
- Nhiễm độc axit chuyển hóa: Sự tích tụ axit lactic từ quá trình chuyển hóa kỵ khí trong quá trình giảm tưới máu làm trầm trọng thêm tình trạng rối loạn chức năng của các cơ quan. (3)
Nguyên nhân gây ra tình trạng sốt xuất huyết bị đông máu
1. Rò rỉ mao mạch và tổn thương nội mô
Triệu chứng chính của bệnh sốt xuất huyết nặng là rò rỉ huyết tương ra khỏi mạch máu nhỏ, dẫn đến máu dần bị cô đặc và gây sốc chảy máu nghiêm trọng. Một nghiên cứu được công bố vào ngày 14 tháng 7 trên PLOS Pathogens cho thấy protein NS1 của virus sốt xuất huyết (DENV) có khả năng phá vỡ lớp trong cùng của mạch máu, phá hủy hàng rào mạch máu, làm cho chúng thấm mạnh hơn.
Trong đó, hàng rào nội mô đóng vai trò quan trọng trong tính thấm mạch máu đối với nhiễm trùng sốt xuất huyết. Tuy nhiên, tính toàn vẹn của hàng rào nội mô có thể bị thay đổi bởi sự tấn công của các virus, vi khuẩn có hại. Các nghiên cứu đã chỉ ra rằng DENV cũng nhân lên trong các tế bào nội mô và các tế bào nội mô bị nhiễm DENV có thể trực tiếp góp phần gây nhiễm trùng huyết, kích hoạt miễn dịch, tính thấm thành mạch và nhắm mục tiêu miễn dịch vào nội mô. (4)
2. Đông máu nội mạch lan tỏa (DIC)
Tình trạng giảm tiểu cầu nặng và các tác động thứ phát của tình trạng thiếu hụt oxy do sốc kéo dài có thể gây ra hiện tượng đông máu nội mạch lan tỏa (DIC) và các biểu hiện xuất huyết nghiêm trọng khác. Hiện tượng DIC có liên quan mật thiết đến những bất thường quá mức thrombin (enzyme trung tâm của quá trình cầm máu) và fibrin (yếu tố đông máu) trong máu tuần hoàn.
Đông máu nội mạch lan tỏa là một trong những yếu tố dự báo tử vong ở bệnh nhân sốc sốt xuất huyết. Tỷ lệ bệnh nhân sốc chảy máu do sốt xuất huyết do DIC là 82%. Các biểu hiện lâm sàng của DIC ở bệnh nhân sốt xuất huyết nặng liên quan đến số lượng tiểu cầu, kéo dài các yếu tố đông máu trong quá trình sốc như kéo dài thời gian prothrombin (PT) và tăng D-dimer do tiêu fibrin, dẫn đến giảm nồng độ fibrinogen
3. Hoạt động bất thường của hệ miễn dịch
Bên cạnh các tác động trực tiếp của virus sốt xuất huyết, quá trình sinh bệnh miễn dịch cũng liên quan đến sự phát triển của bệnh nhân sốt xuất huyết. Sự tăng cường phụ thuộc kháng thể làm tăng hiệu quả của nhiễm virus và có thể ức chế phản ứng kháng virus qua trung gian interferon loại I (một họ cytokine có hoạt tính kháng virus). Các tự kháng thể do DENV gây ra có khả năng chống lại các tế bào nội mô, tiểu cầu và các phân tử đông máu dẫn đến hoạt hóa bất thường hoặc rối loạn chức năng của các tế bào này.
Biểu hiện của đông máu bất thường trong sốt xuất huyết
Tình trạng đông máu bất thường của bệnh nhân sốt xuất huyết thường xuất hiện ở giai đoạn bệnh cấp độ I và II của bệnh, với biểu hiện đặc trưng bao gồm sốt cao, mệt mỏi, nhức đầu dữ dội, toát mồ hôi, khó thở, đau ngực, phát ban đỏ thành từng đám/mảng...
Đặc biệt, bệnh nhân sốt xuất huyết trong giai đoạn thứ hai, khi nhiệt độ cơ thể đang giảm xuống (dưới 38 độ C) kéo dài trong 48 giờ, là thời điểm cơ thể trải qua tình trạng dịch chuyển ra khỏi các khoang tuần hoàn đến các khoang khác của cơ thể. Sau đó, dịch có thể tích tụ trong phổi hoặc khoang bụng: Nhịp tim, huyết áp của người bệnh có thể biến động không ngừng và trong trường hợp nghiêm trọng, có thể giảm xuống mức rất thấp gây tổn thương cho các cơ quan quan trọng như thận và gan.
Trong giai đoạn này, bệnh nhân xuất hiện các vết bầm tím dưới da và có xu hướng chảy máu… là những dấu hiệu cảnh báo cho biết sốt xuất huyết có hiện tượng rối loạn đông máu, cần khẩn trương thăm khám bác sĩ ngay lập tức để ngăn chặn tình trạng đông máu kéo dài, hạn chế nguy cơ biến chứng nguy hiểm xảy ra.
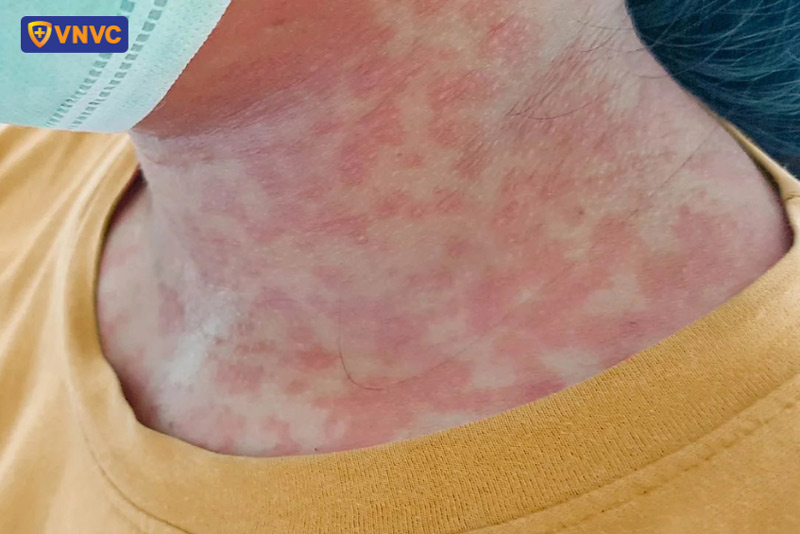
Điều trị đông máu trong sốt xuất huyết
Việc điều trị rối loạn đông máu phải bắt đầu bằng đánh giá và theo dõi sát sao các chỉ số sinh tồn, bao gồm huyết áp, nhịp tim, lượng nước tiểu và mức độ tỉnh táo của bệnh nhân. Xét nghiệm máu định kỳ để kiểm tra số lượng tiểu cầu, nồng độ hematocrit và các yếu tố đông máu (như fibrinogen) là yếu tố then chốt để đánh giá mức độ rối loạn.
Điều trị đông máu trong sốt xuất huyết cũng cần tập trung vào giải quyết vấn đề hạ sốt và bù nước đầy đủ cho cơ thể. Bệnh nhân sốt xuất huyết cần được theo dõi và chỉ định thuốc hỗ trợ điều trị theo tham vấn của bác sĩ. Đặc biệt là trong giai đoạn chuyển từ đông máu sang chảy máu ồ ạt, cần có sự can thiệp ngăn chặn kịp thời để không dẫn đến tình trạng xuất huyết nghiêm trọng, gây ra các biến chứng nguy hiểm như viêm phổi, tổn thương đa cơ quan, thậm chí đe dọa tính mạng.
Bên cạnh đó, trong những người hợp bệnh nhân mất quá nhiều nước, bác sĩ sẽ chỉ định thực hiện truyền dịch điện giải, truyền máu tươi, khối tiểu cầu… hoặc kết hợp sử dụng thuốc corticoid chống viêm, bổ sung vitamin… và các biện pháp cần thiết khác để ngăn chặn nguy cơ bệnh diễn tiến nặng nhằm đảm bảo thể tích tuần hoàn máu ở mức ổn định nhằm tránh tình trạng sốc do thoát huyết tương.
Trong các trường hợp xuất huyết nghiêm trọng hoặc giảm tiểu cầu mức độ nặng, việc truyền các chế phẩm máu như tiểu cầu khối, hồng cầu khối hoặc huyết tương được chỉ định để bổ sung tiểu cầu và các yếu tố đông máu bị thiếu hụt. Tuy nhiên, việc truyền máu cần được kiểm soát cẩn thận để tránh tác dụng phụ hoặc nguy cơ quá tải tuần hoàn.
Khi bệnh nhân rơi vào tình trạng đông máu nội mạch lan tỏa (DIC), các biện pháp hồi sức tích cực phải được thực hiện ngay lập tức. Bao gồm truyền huyết tương đông lạnh hoặc tủ lạnh để thay thế các yếu tố đông máu bị tiêu hao, đồng thời sử dụng thuốc chống đông nếu có nguy cơ tắc mạch cao. Cân nhắc điều trị bằng heparin liều thấp phải dựa trên tình trạng của từng bệnh nhân.
Bệnh nhân sốt xuất huyết bị rối loạn đông máu cần tuyệt đối tránh sử dụng các loại thuốc như aspirin, ibuprofen hoặc các thuốc chống viêm không steroid (NSAIDs) vì chúng làm tăng nguy cơ chảy máu nghiêm trọng. Mọi thuốc hạ sốt hoặc giảm đau cần tuân thủ đúng hướng dẫn của bác sĩ.
Trong giai đoạn hồi phục, người bệnh cần nghỉ ngơi tuyệt đối, bổ sung dinh dưỡng đầy đủ để cải thiện sức khỏe và tăng cường sản xuất tiểu cầu và các yếu tố đông máu tự nhiên trong cơ thể. Những thực phẩm giàu vitamin K (như rau xanh đậm, bông cải, xà lách) và các chế phẩm tăng cường sắt, acid folic sẽ giúp tái tạo máu hiệu quả.
Cần lưu ý, sốt xuất huyết bị đông máu không nên thực hiện các phương pháp xông hơi dân gian như xông bằng thảo dược, dầu xanh… do tình trạng bệnh lý đang thiếu máu nhưng hành động xông sẽ gây thoát dịch dẫn đến thiếu máu nghiêm trọng hơn, gây ra nhiều hệ lụy đáng tiếc.
Phòng tránh tình trạng đông máu trong sốt xuất huyết
Việc nhận biết các dấu hiệu sớm của bệnh có vai trò quan trọng để tránh rơi vào những giai đoạn phức tạp dẫn đến rối loạn đông máu. Các dấu hiệu như sốt cao kéo dài, chảy máu chân răng, chấm xuất huyết trên da, hoặc mệt mỏi kiệt sức cần được theo dõi sát sao. Khi thấy xuất hiện các triệu chứng nghiêm trọng hơn như sốt xuất huyết chảy máu mũi, đi cầu phân đen hoặc nôn ra máu, cần đưa người bệnh đến ngay cơ sở y tế để được điều trị kịp thời.
Một trong những nguyên nhân gây xuất huyết nặng hoặc làm rối loạn đông máu trong sốt xuất huyết là việc sử dụng sai thuốc. Các loại thuốc như aspirin, ibuprofen hoặc các thuốc chống viêm không steroid (NSAIDs) có thể làm tăng nguy cơ chảy máu do tác động đến tiểu cầu và lớp niêm mạc mạch máu. Người bệnh chỉ nên dùng thuốc hạ sốt paracetamol và tuân thủ nghiêm ngặt hướng dẫn của bác sĩ.
Truyền dịch để bổ sung nước và duy trì thể tích tuần hoàn máu là biện pháp chủ chốt trong điều trị sốt xuất huyết nhằm hạn chế các biến chứng về đông máu. Việc bổ sung nước qua đường uống (nước sôi để nguội, oresol) hoặc truyền dịch qua đường tĩnh mạch giúp ngăn ngừa tình trạng cô đặc máu – một yếu tố làm gia tăng nguy cơ rối loạn đông máu.
Xét nghiệm máu định kỳ để đánh giá số lượng tiểu cầu và các yếu tố đông máu là cần thiết khi điều trị sốt xuất huyết. Nếu tiểu cầu giảm xuống mức báo động (dưới 50.000/mm³) hoặc có dấu hiệu xuất huyết nặng, bác sĩ có thể chỉ định truyền tiểu cầu để ngăn ngừa tình trạng máu khó đông.
Chế độ dinh dưỡng là yếu tố không thể thiếu để thúc đẩy sản xuất tiểu cầu và hỗ trợ đông máu tự nhiên. Người bệnh nên tăng cường ăn các thực phẩm giàu vitamin C, vitamin K, sắt và folate (như cam, rau cải bó xôi, bông cải xanh, gan, trứng). Đồng thời, cần ăn uống nhẹ nhàng, tránh thức ăn gây kích thích dạ dày.
Sốt xuất huyết tái phát nhiều lần làm tăng nguy cơ rối loạn đông máu do cơ thể tích lũy phản ứng miễn dịch mạnh hơn ở những lần nhiễm sau. Vì vậy, việc phòng bệnh cũng vô cùng quan trọng. Người dân cần loại bỏ nơi trú ngụ của muỗi, sử dụng màn chống muỗi, và áp dụng các biện pháp bảo vệ cá nhân khỏi bị muỗi đốt.
Bên cạnh các biện pháp truyền thống như loại trừ nơi sinh sản của muỗi và phòng tránh muỗi đốt, cần kết hợp thêm biện pháp tiêm vắc xin phòng ngừa, để chủ động ngăn chặn nguy cơ mắc bệnh sốt xuất huyết đối với mỗi cá nhân.
Hiện nay, Việt Nam đã có vắc xin sốt xuất huyết thế hệ mới - Qdenga (Takeda, Nhật Bản), được Bộ Y tế cấp phép sử dụng từ tháng 5/2024 và đến tháng 9/2024, Hệ thống tiêm chủng VNVC là đơn vị đầu tiên mang về và triển khai tiêm chủng cho người dân tại hàng trăm trung tâm tiêm chủng trên khắp cả nước. Tất cả vắc xin đều được bảo quản đạt chuẩn trong kho lạnh GSP theo tiêu chuẩn quốc tế, duy trì ở nhiệt độ tiêu chuẩn từ 2 - 8 độ C.
Vắc xin sốt xuất huyết thế hệ mới Qdenga được chỉ định tiêm phòng cho tất cả trẻ em từ 4 tuổi trở lên, thanh thiếu niên và người lớn, bất kể tiền sử đã từng mắc sốt xuất huyết trước đó hay chưa và không cần xét nghiệm huyết thanh trước khi chủng ngừa, với phác đồ tiêm gồm 2 mũi, cách nhau 3 tháng.
Tuy nhiên, vắc xin này chống chỉ định với một số đối tượng cụ thể như sau: phụ nữ mang thai, phụ nữ cho con bú, người quá mẫn với thành phần của vắc xin, người phản vệ độ III với liều Qdenga trước đó hoặc người suy giảm miễn dịch bẩm sinh, mắc phải (bao gồm cả nhiễm HIV có suy giảm miễn dịch). Cần lưu ý, đối với phụ nữ chuẩn bị mang thai, cần tránh thai tốt nhất 3 tháng và ít nhất 1 tháng sau khi hoàn thành liệu trình tiêm.
Vắc xin Qdenga được chứng minh có hiệu bảo vệ cao, chống lại cả 4 tuýp virus sốt xuất huyết bao gồm DENV-1, DENV-2, DENV-3, DENV-4, với hiệu quả phòng bệnh lên đến 80,2%, giảm nguy cơ nhập viện, biến chứng nguy hiểm lên đến 90,4%. Các nghiên cứu lâm sàng cho thấy Qdenga dung nạp tốt và không ghi nhận vấn đề nghiêm trọng nào về an toàn, với tỷ lệ tác dụng phụ tương đương giả dược. Tính cho đến tháng 8/2024, vắc xin Qdenga đã được phê duyệt và triển khai sử dụng tại hơn 40 quốc gia có lưu hành dịch tễ sốt xuất huyết.

⇒ Tham khảo thêm: Sốt xuất huyết có sổ mũi không? Làm sao điều trị hoàn toàn?
Bài viết trên đây đã giải đáp được thắc mắc “Sốt xuất huyết bị đông máu có sao không?” để người bệnh có phương án xử trí phù hợp và kịp thời thăm khám bác sĩ để hỗ trợ điều trị. Sốt xuất huyết bị đông máu có thể là dấu hiệu dự báo cho tình trạng xuất huyết ồ ạt sẽ diễn ra tiếp theo, gây tổn thương các cơ quan, nguy cơ dẫn đến suy đa tạng, thậm chí tử vong.
- Eduardo, C., Daniel, J., Yuderleys Masías León, Fernando, D., & Tatiana, K. (2022). A perfect storm: acute portal vein thrombosis in a patient with severe dengue and hemorrhagic manifestations—a case report. PMC Home. https://pmc.ncbi.nlm.nih.gov/articles/PMC9792920/
- Factors contributing to the disturbance of coagulation and fibrinolysis in dengue virus infection. (2013). ScienceDirect. https://www.sciencedirect.com/science/article/pii/S0929664612005116
- Understanding Dengue Hemorrhagic Fever/Dengue Shock Syndrome & Multi Organ Failure. (2024, July 11). Metropolis Healthcare Limited. https://www.metropolisindia.com/blog/preventive-healthcare/understanding-dengue-hemorrhagic-fever-dengue-shock-syndrome-multi-organ-failure
- Vervaeke P;Vermeire K;Liekens S. (2015). Endothelial dysfunction in dengue virus pathology. PubMed. https://pubmed.ncbi.nlm.nih.gov/25430853/