5 giai đoạn ung thư cổ tử cung phổ biến chị em cần hiểu thật kỹ

Quản lý Y khoa
Hệ thống Tiêm chủng VNVC

09:51 02/07/2025
Ung thư cổ tử cung là một trong những bệnh ung thư phổ biến ở phụ nữ, đặc biệt tại các quốc gia đang phát triển như Việt Nam. Việc hiểu rõ các giai đoạn ung thư cổ tử cung đóng vai trò quan trọng trong chiến lược điều trị và dự báo tiên lượng. Giai đoạn bệnh không chỉ phản ánh mức độ lan rộng của ung thư mà còn định hình rõ ràng các phương pháp điều trị tối ưu nhằm cải thiện tỷ lệ sống sót.
| BS Hà Mạnh Cường - Quản lý Y khoa Vùng 2 - Mekong, Hệ thống tiêm chủng VNVC chia sẻ: “Ung thư cổ tử cung là bệnh lý ác tính, thường gặp đứng hàng thứ 4 ở phụ nữ và thứ 2 ở phụ nữ độ tuổi sinh sản sau ung thư vú. Phụ nữ trong độ tuổi từ 35 - 50 tuổi có nguy cơ mắc căn bệnh nguy hiểm này cao nhất. Theo thống kê năm 2020, Việt Nam có khoảng 4.000 ca mắc mới ung thư cổ tử cung mỗi năm, trong đó hơn 2.000 ca tử vong”. |

Giai đoạn tiền ung thư cổ tử cung
Trước khi tìm hiểu chi tiết về các giai đoạn ung thư cổ tử cung, hãy cùng tìm hiểu về giai đoạn tiền ung thư.
1. Dấu hiệu
Giai đoạn tiền ung thư, hay còn gọi là tân sinh trong biểu mô cổ tử cung (CIN), thường không có triệu chứng rõ ràng, khiến bệnh khó được phát hiện nếu không thực hiện tầm soát định kỳ. Các thay đổi bất thường ở tế bào cổ tử cung chỉ được ghi nhận thông qua xét nghiệm Pap smear hoặc xét nghiệm HPV.
Trong một số trường hợp hiếm, phụ nữ có thể gặp các triệu chứng như chảy máu âm đạo bất thường (chảy máu giữa các kỳ kinh nguyệt, sau mãn kinh, hoặc trong hoặc sau khi quan hệ tình dục), đau vùng chậu, đau khi quan hệ tình dục và thay đổi dịch tiết âm đạo (ví dụ: tăng lượng, mùi hoặc màu sắc bất thường).
Tuy nhiên, những dấu hiệu này thường bị bỏ qua hoặc nhầm lẫn với các vấn đề phụ khoa khác. Do đó, khi có bất kỳ triệu chứng dai dẳng hoặc đáng lo ngại nào, người bệnh đều cần được đánh giá y tế kịp thời để loại trừ ung thư cổ tử cung và các nguyên nhân tiềm ẩn khác. (1)
2. Phương pháp chẩn đoán
Việc chẩn đoán giai đoạn tiền ung thư phụ thuộc vào các phương pháp sàng lọc và kiểm tra chuyên sâu:
- Xét nghiệm Pap smear: Phát hiện các tế bào bất thường trên bề mặt cổ tử cung, thường được khuyến cáo thực hiện mỗi 3 năm cho phụ nữ từ 21 - 65 tuổi.
- Xét nghiệm HPV: Xác định sự hiện diện của các chủng virus HPV nguy cơ cao (như HPV 16, 18), nguyên nhân chính gây ung thư cổ tử cung.
- Soi cổ tử cung (Colposcopy): Sử dụng thiết bị phóng đại để quan sát cổ tử cung, giúp xác định vị trí và mức độ tổn thương.
- Sinh thiết cổ tử cung: Lấy mẫu mô từ vùng nghi ngờ để phân tích dưới kính hiển vi, xác định mức độ bất thường (CIN1, CIN2, CIN3).
3. Khả năng điều trị và phương pháp
Giai đoạn tiền ung thư có tiên lượng rất tốt, với tỷ lệ điều trị thành công gần 100% nếu được phát hiện và can thiệp kịp thời. Các phương pháp điều trị phổ biến bao gồm:
- Thủ thuật cắt bỏ bằng vòng điện (LEEP): Thủ thuật này sử dụng một vòng dây mỏng có dòng điện chạy qua để cắt bỏ mô bất thường khỏi cổ tử cung.
- Liệu pháp áp lạnh: Phương pháp này bao gồm việc đóng băng các tế bào bất thường bằng một đầu dò lạnh, khiến chúng bị phá hủy.
- Sinh thiết hình nón (Khoét chóp): Thủ thuật phẫu thuật này loại bỏ một mảnh mô hình nón từ cổ tử cung chứa các tế bào bất thường.
- Liệu pháp laser (Đốt laser): Phương pháp điều trị này sử dụng chùm tia laser tập trung để đốt cháy mô bất thường.
Các giai đoạn ung thư cổ tử cung
Ung thư cổ tử cung được phân loại thành các giai đoạn dựa trên kích thước của khối u và mức độ lan rộng của nó. Hệ thống phân giai đoạn phổ biến nhất được sử dụng là hệ thống của Liên đoàn Sản phụ khoa Quốc tế (FIGO). (2)
1. Ung thư cổ tử cung giai đoạn đầu
Giai đoạn 1 là giai đoạn sớm nhất khi ung thư chỉ ở cổ tử cung và chưa lan đến các mô lân cận hoặc các cơ quan khác. Ở giai đoạn này, tỷ lệ sống sót sau 5 năm là 91%. Ung thư cổ tử cung giai đoạn 1 được chia thành Giai đoạn 1A và Giai đoạn 1B, dựa trên kích thước và độ sâu xâm lấn của khối u.
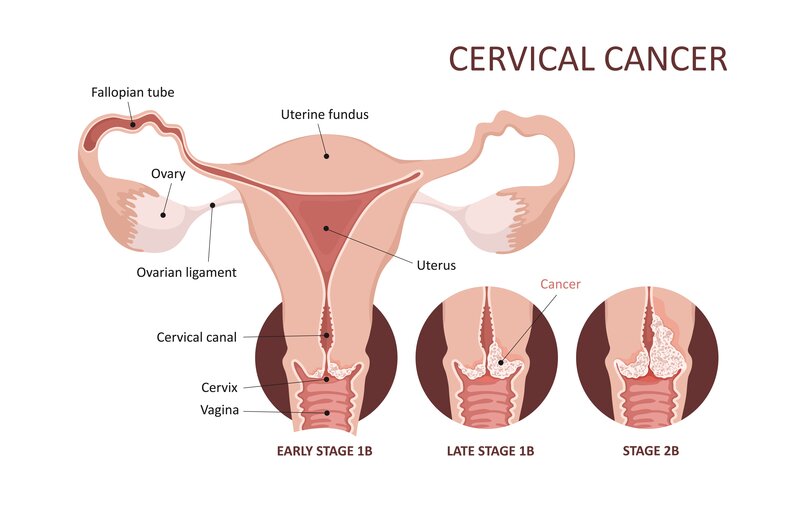
1.1. Giai đoạn 1A
Các khối u trong nhóm này nằm ở cổ tử cung và chỉ có thể nhìn thấy bằng kính hiển vi, với trung bình không sâu quá 5mm và rộng không quá 7mm.
- Giai đoạn 1A1: Khu vực ung thư sâu dưới 3mm và chiều rộng không quá 7mm.
- Điều trị: Có thể bao gồm sinh thiết hình nón hoặc cắt bỏ vòng rộng vùng chuyển dạng (LLETZ) để loại bỏ hoàn toàn ung thư. Nếu các mép cắt dương tính, có thể cần sinh thiết hình nón khác. Các hạch bạch huyết có thể được loại bỏ nếu có nguy cơ di căn. Đối với những người không muốn bảo tồn khả năng sinh sản, bác sĩ có thể cân nhắc phương pháp cắt bỏ tử cung đơn giản. Cắt bỏ cổ tử cung triệt để với bóc tách hạch chậu cũng là một lựa chọn để bảo tồn khả năng sinh sản.
- Khả năng sinh sản: Sinh thiết hình nón và cắt bỏ cổ tử cung triệt để là những lựa chọn bảo tồn khả năng sinh sản. Cắt bỏ tử cung sẽ dẫn đến mất khả năng sinh sản.
- Giai đoạn 1A2: Khu vực ung thư sâu từ 3 - 5 mm.
- Điều trị: Tương tự như 1A1, sinh thiết hình nón với bóc tách hạch chậu hoặc cắt bỏ cổ tử cung triệt để để bảo tồn khả năng sinh sản. Cắt bỏ tử cung triệt để có sửa đổi với bóc tách hạch hoặc xạ trị trong cho những người không muốn bảo tồn khả năng sinh sản.
- Khả năng sinh sản: Cắt bỏ cổ tử cung triệt để là một lựa chọn quan trọng để bảo tồn khả năng sinh sản.
1.2. Giai đoạn 1B
Ở giai đoạn này, ung thư đã lan sâu hơn 5mm nhưng vẫn giới hạn ở cổ tử cung. Khối u có thể nhìn thấy mà không cần kính hiển vi.
- Giai đoạn 1B1: Ung thư có kích thước từ 5mm - 2cm.
- Điều trị: Cắt bỏ tử cung triệt để với bóc tách hạch chậu là một phương pháp điều trị phổ biến cho những người không muốn sinh con. Cắt bỏ cổ tử cung triệt để có thể là một lựa chọn để bảo tồn khả năng sinh sản. Xạ trị (ngoài và trong) có hoặc không có hóa trị cũng được sử dụng.
- Khả năng sinh sản: Cắt bỏ cổ tử cung triệt để có thể bảo tồn khả năng sinh sản, nhưng cắt bỏ tử cung và xạ trị thì không.
- Giai đoạn 1B2: Ung thư có kích thước từ 2cm - 4cm
- Điều trị: Cắt bỏ tử cung triệt để với bóc tách hạch, hoặc xạ trị với hóa trị. Hóa xạ trị sau đó cắt bỏ tử cung cũng có thể được xem xét.
- Khả năng sinh sản: Phẫu thuật bảo tồn khả năng sinh sản ít có khả năng ở giai đoạn này, với cắt bỏ tử cung triệt để và xạ trị là các phương pháp điều trị chính.
- Giai đoạn 1B3: Ung thư có kích thước ít nhất 4 cm nhưng vẫn giới hạn ở cổ tử cung.
- Điều trị: Hóa xạ trị thường là phương pháp điều trị chính. Cắt bỏ tử cung triệt để với bóc tách hạch có thể được xem xét trong một số trường hợp, có thể sau đó là xạ trị.
- Khả năng sinh sản: Bảo tồn khả năng sinh sản thường không phải là một lựa chọn ở giai đoạn này do kích thước của khối u và cường độ của các phương pháp điều trị cần thiết.
2. Ung thư cổ tử cung giai đoạn 2
Giai đoạn 2 là khi ung thư đã lan ra ngoài cổ tử cung và tử cung nhưng chưa lan đến thành chậu hoặc phần dưới âm đạo. Tỷ lệ sống sót tương đối sau 5 năm ở giai đoạn này là 70%.
Ung thư cổ tử cung giai đoạn 2 được chia thành Giai đoạn 2A và Giai đoạn 2B.

2.1. Giai đoạn 2A
Ung thư đã lan đến âm đạo nhưng chưa lan đến mô xung quanh tử cung (parametrium).
- Giai đoạn 2A1: Khối u có kích thước 4cm trở xuống.
- Điều trị: Cắt bỏ tử cung triệt để với bóc tách hạch chậu, sau đó có thể là xạ trị. Hóa xạ trị cũng là một lựa chọn chính. Cắt bỏ cổ tử cung triệt để có thể được xem xét để bảo tồn khả năng sinh sản trong một số trường hợp.
- Khả năng sinh sản: Cắt bỏ cổ tử cung triệt để có thể là một lựa chọn để bảo tồn khả năng sinh sản, nhưng cắt bỏ tử cung triệt để và xạ trị thì không.
- Giai đoạn 2A2: Khối u có kích thước lớn hơn 4cm.
- Điều trị: Hóa xạ trị là phương pháp điều trị chính. Cắt bỏ tử cung triệt để sau đó là xạ trị có thể được xem xét trong một số trường hợp.
- Khả năng sinh sản: Phẫu thuật bảo tồn khả năng sinh sản ít có khả năng do kích thước khối u lớn hơn, với hóa xạ trị và cắt bỏ tử cung triệt để là các phương pháp điều trị chính.
2.2. Giai đoạn 2B
Ung thư đã lan từ cổ tử cung đến mô xung quanh tử cung (parametrium). Khối u trong giai đoạn này chưa phát triển vào thành xương chậu hoặc phần dưới của âm đạo.
- Điều trị: Hóa xạ trị là phương pháp điều trị tiêu chuẩn. Phẫu thuật cắt bỏ hạch chậu sau đó là xạ trị cũng có thể là một lựa chọn.
- Khả năng sinh sản: Phẫu thuật bảo tồn khả năng sinh sản thường không phải là một lựa chọn ở giai đoạn này, vì ung thư đã lan ra ngoài tử cung và cổ tử cung.
3. Ung thư cổ tử cung giai đoạn 3
Giai đoạn 3, ung thư đã lan đến phần dưới của âm đạo và vào thành chậu, chặn niệu quản (ống dẫn nước tiểu từ thận đến bàng quang) gây ra tình trạng thận to (thận ứ nước) hoặc khiến thận không hoạt động được. Tiên lượng sống sau 5 năm của bệnh nhân ung thư cổ tử cung giai đoạn 3 là 60%.
Bệnh được chia thành Giai đoạn 3A, 3B và 3C.

3.1. Giai đoạn 3A
Ung thư đã lan đến một phần ba dưới của âm đạo nhưng chưa lan đến thành chậu.
- Điều trị: Hóa xạ trị là phương pháp điều trị tiêu chuẩn. Phẫu thuật cắt bỏ hạch chậu sau đó là xạ trị cũng có thể là một lựa chọn. Ngoài ra, với nhiều trường hợp bác sĩ có thể áp dụng liệu pháp miễn dịch để điều trị ung thư giai đoạn này.
- Khả năng sinh sản: Bảo tồn khả năng sinh sản không phải là một lựa chọn ở giai đoạn này do mức độ lan rộng và phương pháp điều trị cần thiết.
3.2. Giai đoạn 3B
Ung thư đã lan đến thành chậu và khối u đã đủ lớn để chặn một hoặc cả hai niệu quản hoặc đã khiến một hoặc cả hai thận to hơn hoặc ngừng hoạt động.
- Điều trị: Hóa xạ trị là phương pháp điều trị tiêu chuẩn. Phẫu thuật cắt bỏ hạch chậu sau đó là xạ trị cũng có thể là một lựa chọn. Ngoài ra, với nhiều trường hợp bác sĩ có thể áp dụng liệu pháp miễn dịch để điều trị ung thư giai đoạn này.
- Khả năng sinh sản: Bảo tồn khả năng sinh sản không phải là một lựa chọn do mức độ lan rộng và phương pháp điều trị cần thiết.
3.3. Giai đoạn 3C
Ung thư đã lan đến các hạch bạch huyết vùng chậu hoặc cạnh động mạch chủ gần đó; khối u có thể có bất kỳ kích thước nào. Ung thư giai đoạn 3C được chia thành 3C1 (lan đến các hạch bạch huyết vùng chậu) và 3C2 (lan đến các hạch bạch huyết cạnh động mạch chủ).
- Điều trị: Hóa xạ trị là phương pháp điều trị tiêu chuẩn, có khả năng tăng cường xạ trị cho các hạch bạch huyết bị ảnh hưởng. Phẫu thuật cắt bỏ hạch bạch huyết có thể được thực hiện trong một số trường hợp. Ngoài ra, với nhiều trường hợp bác sĩ có thể áp dụng liệu pháp miễn dịch để điều trị ung thư giai đoạn này.
- Khả năng sinh sản: Bảo tồn khả năng sinh sản không phải là một lựa chọn do tính chất hệ thống của việc di căn đến các hạch bạch huyết và cường độ của phương pháp điều trị.
4. Ung thư cổ tử cung giai đoạn 4
Giai đoạn 4 có nghĩa là ung thư đã lan ra ngoài khung chậu hoặc đã lan đến niêm mạc bàng quang hoặc trực tràng hoặc đã lan đến các bộ phận khác của cơ thể (ung thư di căn). Tiên lượng sống sót sau 5 năm của bệnh nhân ung thư cổ tử cung giai đoạn cuối khoảng 19%.
Bệnh được chia thành Giai đoạn 4A và Giai đoạn 4B.
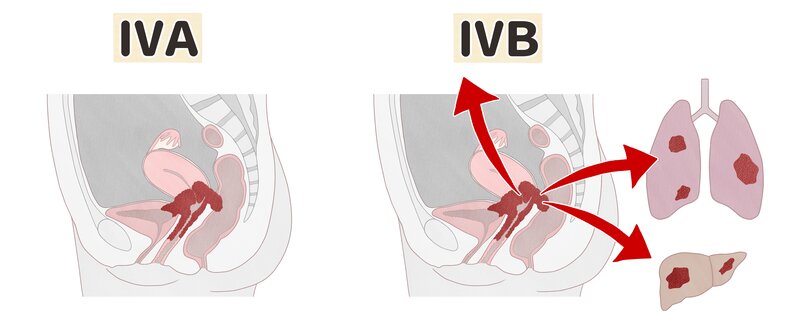
4.1. Giai đoạn 4A
Ung thư đã lan đến các cơ quan vùng chậu lân cận, chẳng hạn như bàng quang hoặc trực tràng.
- Điều trị: Hóa xạ trị thường được sử dụng. Phẫu thuật cắt bỏ toàn bộ khung chậu (phẫu thuật rộng rãi) có thể là một lựa chọn trong một số trường hợp nếu ung thư chưa lan rộng quá xa.
- Khả năng sinh sản: Bảo tồn khả năng sinh sản không phải là một lựa chọn ở giai đoạn tiến triển này.
4.2. Giai đoạn 4B
Ung thư đã lan đến các bộ phận khác của cơ thể, chẳng hạn như gan, phổi, xương hoặc các hạch bạch huyết ở xa (ung thư di căn).
- Điều trị: Hóa trị (thường kết hợp với thuốc điều trị đích bevacizumab), liệu pháp nhắm mục tiêu và liệu pháp miễn dịch được sử dụng để làm chậm sự phát triển của ung thư và giảm bớt các triệu chứng. Nhiều loại thuốc hóa trị khác nhau được sử dụng để điều trị ung thư cổ tử cung tái phát, bao gồm cisplatin, carboplatin, ifosfamide,.... Những loại thuốc này có thể được thực hiện riêng lẻ hoặc kết hợp. Thực hiện hóa trị cùng lúc với xạ trị giúp xạ trị có hiệu quả hơn. Đối với một số bệnh nhân không thể xạ trị, bác sĩ có thể cân nhắc phẫu thuật cắt bỏ vùng chậu giúp loại bỏ tế bào ung thư khỏi tất cả cơ quan mà nó lan đến.
- Khả năng sinh sản: Bảo tồn khả năng sinh sản không phải là một lựa chọn vì ung thư đã lan đến các vị trí xa.
Ung thư cổ tử cung tái phát
Ung thư cổ tử cung tái phát có nghĩa là ung thư đã quay trở lại sau khi điều trị ban đầu. Bệnh có thể tái phát tại chỗ ở cổ tử cung hoặc vùng chậu, hoặc ở các bộ phận xa của cơ thể.
Tùy thuộc vào phương pháp điều trị ban đầu và vị trí tái phát, các lựa chọn điều trị cho ung thư cổ tử cung tái phát bao gồm phẫu thuật (cắt bỏ toàn bộ khung chậu, cắt bỏ tử cung triệt để đối với các tái phát nhỏ), xạ trị (nếu trước đó chưa sử dụng), hóa xạ trị, hóa trị, liệu pháp nhắm mục tiêu (bevacizumab) và liệu pháp miễn dịch (pembrolizumab, cemiplimab).
Nếu tái phát cần các phương pháp điều trị như phẫu thuật triệt để hoặc xạ trị, khả năng sinh sản khó có thể được bảo tồn nếu trước đó nó chưa bị ảnh hưởng bởi phương pháp điều trị ban đầu.
Phát hiện ung thư cổ tử cung các giai đoạn sớm bằng cách nào?
1. Tầm soát định kỳ
Tầm soát ung thư cổ tử cung định kỳ là yếu tố then chốt để phát hiện sớm và phòng ngừa. Các xét nghiệm sàng lọc bao gồm xét nghiệm Pap và xét nghiệm HPV. Xét nghiệm Pap tìm kiếm các tế bào tiền ung thư, những thay đổi tế bào ở cổ tử cung có thể trở thành ung thư. Xét nghiệm HPV có thể gây ra những thay đổi tế bào này.
Khuyến nghị khác nhau tùy theo độ tuổi :
- Phụ nữ từ 25 - 65 tuổi nên thực hiện xét nghiệm HPV mỗi 5 năm, hoặc xét nghiệm Pap smear mỗi 3 năm, hoặc kết hợp cả hai mỗi 5 năm.
- Phụ nữ trên 65 tuổi, có kết quả tầm soát bình thường trong 10 năm liên tiếp, có thể ngừng tầm soát.
- Phụ nữ đã cắt tử cung toàn phần (bao gồm cổ tử cung) không cần tầm soát, trừ khi phẫu thuật liên quan đến ung thư cổ tử cung hoặc tiền ung thư.
Việc tuân thủ lịch tầm soát giúp phát hiện sớm các tổn thương bất thường, từ đó can thiệp trước khi chúng tiến triển thành ung thư xâm lấn.
2. Trang bị các kiến thức về sức khỏe
Ung thư cổ tử cung giai đoạn đầu thường không có triệu chứng. Các triệu chứng thường xuất hiện khi ung thư lớn hơn và phát triển vào các mô lân cận. Các triệu chứng của ung thư cổ tử cung giai đoạn đầu có thể bao gồm:
- Chảy máu âm đạo bất thường, đặc biệt sau quan hệ tình dục, giữa các kỳ kinh, hoặc sau mãn kinh.
- Tiết dịch âm đạo có mùi hôi, màu bất thường (vàng, xanh, hoặc lẫn máu).
- Đau vùng chậu, đau khi quan hệ tình dục, hoặc cảm giác nặng ở bụng dưới.
- Sưng chân, mệt mỏi kéo dài, hoặc các triệu chứng không giải thích được.
Phụ nữ cần đi khám ngay nếu gặp các triệu chứng này, đặc biệt nếu chúng kéo dài hơn 2 tuần hoặc trở nên nghiêm trọng. Việc nâng cao nhận thức về sức khỏe phụ khoa cũng giúp phụ nữ hiểu rõ tầm quan trọng của tầm soát và tiêm vắc xin HPV.
Hướng dẫn phòng ngừa ung thư cổ tử cung
Phòng ngừa ung thư cổ tử cung tập trung vào việc giảm nguy cơ nhiễm virus HPV và phát hiện sớm các tổn thương tiền ung thư. Các biện pháp phòng ngừa hiệu quả bao gồm:
- Tiêm vắc xin HPV: Vắc xin bảo vệ chống lại các chủng HPV 16 và 18, nguyên nhân gây ra 70% ca ung thư cổ tử cung. Tiêm ngừa hiệu quả nhất ở độ tuổi 9 - 14, trước khi tiếp xúc với virus, nhưng cũng được khuyến cáo cho người lớn đến 45 tuổi. Vắc xin phòng ngừa tới 90% các ca ung thư cổ tử cung liên quan đến HPV. Tiêm vắc xin ngay cả sau khi đã nhiễm HPV vẫn có thể giảm nguy cơ tái nhiễm và nguy cơ nhiễm mới các chủng HPV nguy hiểm khác.

Hiện nay, Hệ thống tiêm chủng VNVC đang có đầy đủ các loại vắc xin phòng HPV thế hệ mới tại hàng trăm trung tâm trên toàn quốc, bao gồm: vắc xin Gardasil và vắc xin Gardasil 9 (Mỹ), được nhập khẩu chính hãng, đảm bảo chất lượng cao. 100% vắc xin được bảo quản trong hệ thống kho lạnh và dây chuyền lạnh (Cold Chain) đạt chuẩn GSP tiêu chuẩn quốc tế; cam kết thực hiện quy trình tiêm chủng an toàn toàn diện; mang đến dịch vụ Khách hàng chuyên nghiệp, tận tâm, thân thiện cùng mức giá hợp lý, luôn bình ổn và nhiều ưu đãi.
Để được tư vấn các thông tin vắc xin phòng ngừa bệnh ung thư cổ tử cung và các loại vắc xin khác cho trẻ em và người lớn hoặc đặt mua vắc xin, Quý khách vui lòng liên hệ VNVC theo thông tin sau:
- Hotline: 028 7102 6595;
- Fanpage: VNVC – Trung tâm Tiêm chủng Trẻ em và Người lớn;
- X (Twitter): https://x.com/vnvcvietnam
- Tra cứu trung tâm tiêm chủng VNVC gần nhất Tại đây;
- Để đặt mua vắc xin và tham khảo các sản phẩm vắc xin, Quý khách vui lòng truy cập: vax.vnvc.vn.
- Xem thêm những thông tin tiêm chủng hữu ích từ kênh Tik Tok Bác sĩ Tiêm chủng VNVC
Quý Khách hàng có thể tải VNVC Mobile App dễ dàng bằng 2 link sau:
- IOS (iPhone, iPad…): https://bit.ly/VNVC_APPSTORE
- Đối với các hệ điều hành Android (Oppo, Samsung, Sony…): CÀI ĐẶT TẠI ĐÂY
Ngoài ra, còn có các biện pháp khác bảo vệ sức khỏe khỏi sự tấn công của HPV như:
- Tầm soát định kỳ: Thực hiện xét nghiệm Pap smear hoặc HPV theo lịch khuyến cáo để phát hiện sớm bất thường.
- Thực hành tình dục an toàn: Sử dụng bao cao su và giảm số lượng bạn tình để hạn chế nguy cơ nhiễm HPV.
- Không hút thuốc: Hút thuốc làm tăng nguy cơ ung thư cổ tử cung ở phụ nữ nhiễm HPV do ảnh hưởng đến hệ miễn dịch.
- Duy trì lối sống lành mạnh: Chế độ ăn uống giàu trái cây, rau xanh, tập thể dục thường xuyên và kiểm soát căng thẳng giúp tăng cường miễn dịch, giảm nguy cơ tiến triển bệnh.
Phụ nữ cần được giáo dục về các biện pháp phòng ngừa từ sớm, đặc biệt ở độ tuổi thanh thiếu niên, để xây dựng thói quen chăm sóc sức khỏe lâu dài.
Tìm hiểu cách chữa ung thư cổ tử cung theo từng giai đoạn
- Giai đoạn 1: Các lựa chọn điều trị bao gồm sinh thiết hình nón, LLETZ, cắt bỏ cổ tử cung triệt để, cắt bỏ tử cung (đơn giản hoặc triệt để) và xạ trị. Việc lựa chọn phụ thuộc vào giai đoạn phụ (1A1, 1A2, 1B1, 1B2, 1B3), mong muốn bảo tồn khả năng sinh sản và các yếu tố sức khỏe khác. (3)
- Giai đoạn 2: Điều trị thường bao gồm hóa xạ trị. Phẫu thuật (cắt bỏ tử cung triệt để) có thể được xem xét trong một số trường hợp, đặc biệt là giai đoạn 2A. Khả năng bảo tồn khả năng sinh sản giảm ở giai đoạn này.
- Giai đoạn 3: Hóa xạ trị đồng thời là lựa chọn chính, sử dụng cisplatin và xạ trị ngoài/trong. Phẫu thuật bổ trợ có thể được cân nhắc nếu khối u đáp ứng tốt.
- Giai đoạn 4: Điều trị tập trung vào việc kiểm soát sự phát triển của ung thư và giảm bớt các triệu chứng. Các lựa chọn bao gồm hóa trị (thường kết hợp với bevacizumab), liệu pháp nhắm mục tiêu, liệu pháp miễn dịch và xạ trị giảm nhẹ.
- Ung thư cổ tử cung tái phát: Điều trị phụ thuộc vào phương pháp điều trị ban đầu và vị trí tái phát. Các lựa chọn bao gồm phẫu thuật, xạ trị, hóa xạ trị, hóa trị, liệu pháp nhắm mục tiêu và liệu pháp miễn dịch.

Ung thư cổ tử cung tiến triển qua nhiều giai đoạn, từ những thay đổi tiền ung thư đến ung thư xâm lấn lan rộng. Việc hiểu rõ các giai đoạn ung thư cổ tử cung, bao gồm kích thước khối u và mức độ di căn, là rất quan trọng để xác định phương pháp điều trị thích hợp và tiên lượng sống.
- Britt, T. (2024, February 2). Pre-cervical cancer: Next steps, treatment, and outlook. https://www.medicalnewstoday.com/articles/pre-cervical-cancer
- Cervical cancer stages. (2025, May 16). Cancer.gov. https://www.cancer.gov/types/cervical/stages
- Cervical cancer treatment. (2025, April 3). Cancer.gov. https://www.cancer.gov/types/cervical/treatment